- Основная информация
- Руководство и персонал клиники
- Профессиональные машины скорой помощи
- отделение для детей
- отделение для взрослых
- Операционные
- Программа клиники
- Хирургия глиальных опухолей и метастазов в головной мозг
- Хирургия незлокачественных опухолей
- Сосудистая нейрохирургия
- Эпилептохирургия
- Гидроцефалия
- Хирургия позвоночника
- Хирургия периферических нервов
- Черепно-мозговая травма
- Краниостеноз
- Спинальные дизрафии
- Лечение спастичности
- История клиники
- Как добраться
- Исследование
- обучение
- Контакт
Основная информация
Уважаемые пациенты, дорогие пациенты, уважаемые родители, добро пожаловать на сайт Клиники детской и взрослой нейрохирургии МЦ «Мотол» и 2-го медицинского факультета Карлова университета.
Наша клиника предоставляет поскольку 1978 оперативное лечение заболеваний головного, спинного мозга и периферических нервов у детей и взрослых. Как детская, так и взрослая части клиники предоставляют комплексную помощь, охватывающую весь спектр лечения в области нейрохирургии. Коллектив клиники, помимо заведующей, состоит из 16 врачей и более 30 сестеркоторые по-прежнему доступны для пациентов в стационарных отделениях, амбулаторных клиниках или при оказании неотложной помощи.
Основной девиз клиники – ориентированный на пациента уход с использованием самых современных методов диагностики и лечения и малоинвазивных, щадящих хирургических подходов. Клиника также выигрывает от тесного междисциплинарного сотрудничества в рамках университетского комплекса университетской больницы в Мотоле.
Основные программы нашей клиники включают в себя:
- Хирургия глиальных опухолей и метастазов в головной мозг - здесь мы используем передовые методы периоперационной навигации и мониторинга нервных функций, включая сознательные операции и периоперационную флюоресценцию. Конечно, существует тесное сотрудничество с отделением онкологии и отделением патологии и молекулярной медицины и долгосрочный уход за пациентами.
- Хирургия незлокачественных опухолей - в частности, менингиомы, опухоли основания черепа, желудочковой системы, спинного мозга и его оболочек и опухоли, поражающие мозговой череп.
- Сосудистая нейрохирургия - хирургическое лечение кавернозных, аневризм, артериовенозных мальформаций, реваскуляризирующие операции.
- Эпилептохирургия - в сотрудничестве с отделением детской неврологии и отделением неврологии мы оказываем комплексную нейрохирургическую помощь в диагностике и лечении всего спектра эпилептологии.
- Гидроцефалия - эндоскопические решения или операции короткого замыкания.
- Хирургия позвоночника - оперативное лечение дегенеративных заболеваний позвоночника (грыжи дисков, базисные спондилохирургии, малоинвазивные операции на позвоночнике).
- Хирургия периферических нервов - лечение синдромов сужения, лечение травм и опухолей периферических нервов.
- Черепно-мозговая травма, головной мозг и кости черепа - наблюдение за пострадавшим, не требующим оперативного лечения; оперативные вмешательства при травмах и их краткосрочных и долгосрочных последствиях.
- Краниостеноз - открытое или эндоскопическое комплексное решение и длительное наблюдение за всем спектром врожденных пороков развития черепа.
- Спинальные дизрафии - хирургическое решение врожденного несовершенного закрытия нервной трубки; длительный уход за пациентами до совершеннолетия.
- Лечение спастичности - особенно имплантация баклофеновой помпы.
Выполнение сложных нейрохирургических процедур невозможно без качества оборудование; в нашей клинике самая современная техника: операционные микроскопы, экзоскоп, эндоскоп, навигация, нейромониторинг, ультразвуковой аспиратор опухолевой ткани, рентгеновские усилители…
Мы даем почти 1500 спектаклей в год 2 операционных. Послеоперационный уход осуществляется в реанимационных отделениях как детских (6 коек), так и взрослых (6 коек).
Детское отделение Клиника является крупнейшей в своем роде не только в Чехии, но и одной из крупнейших в Европе. Есть 12 стандартных коек и 6 коек реанимации. Присутствие родителей младших детей на протяжении всей госпитализации является само собой разумеющимся. отделение для взрослых имеет 18 коек, из них 6 послеоперационных (ОИТ), и одна сверхстандартная койка.
Еще одной важной задачей клиники является визкум в области нейрохирургически леченных заболеваний, разработка новых методов лечения, обучение студентов и докторов в последипломном образовании. В клинике работают 4 доцента, научные руководители в области последипломного образования, здесь ведутся как диссертационные, так и дипломные работы.
В наших специализированных клиниках вы можете найти ответы на свои вопросы и проблемы у врачей-специалистов. Качество нашей работы находится под постоянным контролем. Стандарты и показатели оказываемой помощи многократно контролируются процессом аккредитации, и их выполнение оценивается.
Пребывание в больнице не самое приятное время для взрослого человека, не говоря уже о ребенке. Тем не менее, весь коллектив нейрохирургической клиники сделает все возможное, чтобы вы чувствовали себя максимально хорошо и безопасно во время пребывания в нашей клинике.
Заведующий клиникой: Док. MUDr. Владимир Бенеш к.т.н.
Телефон секретариата 224 432 501
Руководство и персонал клиники
Управление клиникой
 | Док. MUDr. Владимир Бенеш, к.т.н. руководитель клиники | 22443 2501 | vladimir.benes@fnmotol.cz |
 | проф. доктор медицины РНДр. Ондржей Брадач, доктор философии. заместитель директора | 22443 2504 | ondrej.bradac2@fnmotol.cz |
до н.э. Тереза Дрбоглавова | 22443 2505 | tereza.drbohlavova2@fnmotol.cz |
Секретариатская часть для детей
| Петра Заичкова | 22443 2501, факс. 2520 | petra.zajickova@fnmotol.cz |
Секретариатская часть для взрослых
| Тереза Шетинова | 22443 2504, факс. 2521 | tereza.setinova@fnmotol.cz |
Экономический менеджер клиники
| До н.э. Микаэла Диттрих | 22443 2545 | michaela.dittrichova@fnmotol.cz |
Врачи
Врачи специалисты
 | MUDr. Мартин Блаха, доктор философии. | 22443 2555 | martin.blaha@fnmotol.cz |
 | MUDr. Милослав Голуб | 22443 2603 | millav.holub@fnmotol.cz |
 | MUDr. Ондржей Чудомель | 22443 2532 | ondrej.chudomel@fnmotol.cz |
 | MUDr. Роберт Лешко, доктор философии. | 22443 2511 | robert.lesko@fnmotol.cz |
 | Док. MUDr. Петр Либи, доктор философии. | 22443 2553 | petr.liby@fnmotol.cz |
 | MUDr. Йиржи Штайндлер | 22443 2525 | jiri.steindler@fnmotol.cz |
 | Док. MUDr. Михал Тихой, CSc. | 22443 2553 | michal.tichy@fnmotol.cz |
 | MUDr. Мирослав Вацулик | 22443 2550 | mirlav.vaculik@fnmotol.cz |
 | доктор медицины Алеш Власак, доктор философии. | 22443 2555 | ales.vlasak@fnmotol.cz |
Врачи на обучении
 | MUDr. Вацлав Длоуги | 22443 2525 | vaclav.dlouhy@fnmotol.cz |
 | доктор медицины Петр Скалицкий, к.т.н. | 22443 2558 | petr.skalicky@fnmotol.cz |
 | доктор медицинских наук Павел Сова | 22443 2555 | pavel.sova@fnmotol.cz |
 | доктор медицины Яна Таборска | 22443 2558 | jana.taborska@fnmotol.cz |
 | MUDr. Якуб Таборски | 22443 2558 | jakub.taborsky@fnmotol.cz |
 | доктор медицины Дмитрий Тукмачев, к.т.н. | 22443 2511 | dmitry.tukmachev@fnmotol.cz |
Сестры
| Главная медсестра | До н.э. Тереза Дрбоглавова | 22443 2505 | tereza.drbohlavova2@fnmotol.cz |
Станционная медсестра | Даниэла Захова | 22443 2506 | daniela.zachova@fnmotol.cz |
Станционная медсестра | Ленка Гушова | 22443 2507 | lenka.husova@fnmotol.cz |
Районная медсестра | Петра Янку | 22443 2523 | petra.janku@fnmotol.cz |
Районная медсестра | Мартина Вамберска | 22443 2564 | martina.vamberska@fnmotol.cz |
Районная медсестра | Катерина Сливкова | 22443 2564 | katerina.slivkova@fnmotol.cz |
Профессиональные машины скорой помощи
Для вызова скорой помощи док. MUDr. Владимир Бенеш, доктор философии. звоните 2 2443 2501.
Детская часть:
Поликлиника, 3 этаж
Амбулаторные врачи
MUDr. Якуб Таборски
MUDr. Милослав Голуб
MUDr. Мирослав Вацулик
Док. MUDr. Петр Либи, доктор философии.
доктор медицины Яна Таборска
Заказы на машину скорой помощи можно сделать по телефону в понедельник – пятницу с 7:00 до 8:00, с 12:00 до 14:00 по телефону 22443 2523 или 22443 2501.
Взрослая часть:
Синий корпус, 3 этаж, узел А, (дополнение к входу)
Понедельник - пятница с 9,00 до 14,00 (после 14,00 только для острых больных на 1 этаже узел С)
Амбулаторные врачи
MUDr. Мартин Блаха, доктор философии.
MUDr. Вацлав Длоуги
MUDr. Роберт Лешко, доктор философии.
доктор медицины Петр Скалицкий, к.т.н.
доктор медицины Иржи Штайндлер
MUDr. Якуб Таборски
доктор медицины Дмитрий Тукмачев, к.т.н.
доктор медицины Алеш Власак, доктор философии.
Плановые процедуры понедельника в процедурной амбулатории (цокольный этаж B – C)
Вызов скорой помощи по телефону с понедельника по пятницу с 7.30:10.00 до 13.00:14.00. и XNUMX - XNUMX по телефону 22443 2564 или 22443 2501, или по электронной почте на nchfnm@fnmotol.cz, с номером телефона.
отделение для детей
Детское отделение Нейрохирургической клиники расположено в детском моноблоке, цокольный этаж, узел С (ДП С). Вместимость стандартных коек составляет 14, а коек реанимации - 6.
Стандартные номера максимум на 3 кровати, с ванной и безбарьерной конструкцией. Палаты реанимации 2-х местные с возможностью просмотра TV и DVD. Игровая комната (с телевизором и DVD) доступна для детей, чтобы провести свободное время, члены Волонтерского центра больницы посещают детей, здесь проходят визиты клоунов; играть на музыкальных инструментах и петь гуляет марионетки по больнице. Если ребенок в состоянии, к школьникам приходит учитель, а компаньон занимается внеклассными занятиями.
Дети могут пользоваться собственной прачечной в больнице и приносить любимую игрушку из дома. Мобильные телефоны, ноутбуки и другие электронные устройства разрешены только на ваш страх и риск.
В распоряжении пациентов в отделении есть холодильник, мини-кухня с электрочайником и микроволновой печью.
Посещение отделения ежедневно с 8:00 до 20:00 (в реанимации только 2 человека у кровати).
Эскорт
Сопровождение детей до 6 лет и ЗТП, ЗТТП - если позволяет текущая вместимость коек, можно разместить отделение na диван-кровать с правом на питание (приоритет имеют кормящие матери), пребывание покрывается страховой компанией.
У детей в возрасте старше 6 лет, при которых необходимо присутствие родителя, врач направляет запрос на сопровождение в отделение для осмотра врачом-наблюдателем. При согласии лечащего врача на пребывание сопровождающего его размещают в палате с правом на питание (приоритет имеют кормящие матери и сопровождающие детей до 6 лет). При занятости сопровождающих родители старших детей будут отправлены в общежитие на необходимое время в сутки - право на питание сохраняется.
Дети после операций, лежащие в отделениях интенсивной терапии или ОРВИ
При поступлении ребенка в отделение интенсивной терапии за сопровождающим сохраняется право на койку с возможностью пребывания в отделении интенсивной терапии неограниченное время.
Когда это пойдет ребенок на АРО, сопровождающие освобождены и в случае интереса можно организовать общежитие. После возвращения в наше отделение конвоиры снова принимаются.
Общежитие
Родители детей старше 6 лет, пребывание которых не покрывается медицинской страховкой, а необходимость их присутствия не подтверждена судмедэкспертом, могут пользоваться платными услугами больницы «Мотол» во время пребывания ребенка в больнице. Также есть возможность размещения в отеле Motol Accommodation.
Прием детей в отделение
Пожалуйста, прибудьте на стойку регистрации отделения до 9:30 часов.
Допуск к операции
Для того, чтобы операция была проведена вовремя, ваш ребенок должен прийти на прием совершенно здоровым, без признаков острого инфекционного заболевания (например, лихорадки, насморка, кашля, диареи, сыпи). Месячные также являются препятствием для проведения операции (или возможна корректировка цикла подходящим препаратом по согласованию с гинекологом)!
В случае возникновения вышеуказанных осложнений, пожалуйста, свяжитесь с нашей клиникой для переноса даты.
Формы: Предоперационное обследование + Вступительная анкета
Приносить:
- Полное предоперационное обследование, проводимое педиатром.
- Анамнез, медикаментозное лечение, физикальное обследование
- Анализ крови + дифференциальный анализ, моча + осадок
- Базовая биохимия сыворотки (мочевина, креатинин, CB, CRP, ионограмма, печеночные пробы)
- Исследование коагуляции (АЧТВ, Quick, INR)
- Результаты лабораторных исследований должны быть не старше 14 дней!
- Комментарии о возможности оперирования ребенка в СА (не старше 7 дней).
- Мероприятие. результаты других обследований или медицинские заключения у детей, пролеченных по поводу других более серьезных заболеваний, либо проведенных МРТ, КТ или рентгенологических исследований.
- Удостоверения личности (ОП, паспорт), событие. доверенность, справка о медицинской страховке ребенка, карта здоровья и прививок ребенка, результаты обследования по запросу лечащего врача (например, ЭКГ, КТ, МРТ, рентген).
- Список лекарств, которые регулярно принимает ваш ребенок, диабетическая карта, кардиологическая карта...
- Предметы личного пользования (личное белье, пижама, домашняя обувь, туалетные принадлежности, полотенце и т.п., одна, макс. две любимые игрушки малыша - чистые).
- Школьные принадлежности.
- Повседневная одежда, прогулочная одежда.
Поступление на КТ или МРТ под общей анестезией (СА))
Для того, чтобы обследование было проведено в установленные сроки, ваш ребенок должен быть доставлен полностью здоровым, без признаков острого инфекционного заболевания (например, лихорадки, насморка, кашля, диареи, сыпи). В случае возникновения вышеуказанных осложнений, пожалуйста, свяжитесь с нашей клиникой для переноса даты.
Приносить:
- Справка педиатра о возможности ребенка пройти обследование в ЦА (не старше 7 дней).
- Удостоверения личности (ОП, паспорт), аренда. доверенность, справка о медицинской страховке ребенка, карта здоровья и прививок ребенка, результаты обследования по запросу лечащего врача (например, ЭКГ, КТ, МРТ, рентген).
- Список лекарств, которые регулярно принимает ваш ребенок, диабетическая карта, кардиологическая карта,…
- Предметы личного пользования (личное белье, пижама, домашняя обувь, туалетные принадлежности, полотенце и т.п., одна, макс. две любимые игрушки малыша - чистые).
- Школьные принадлежности.
- Повседневная одежда, прогулочная одежда.
Общественное питание
Детское питание готовится в стерильных условиях молочной кухней (что также гарантирует безопасность рационального питания), у нас есть фруктовые закуски, овощные и мясо-овощные блюда. Родители могут приносить свою еду, но только в оригинальной упаковке от производителя. Если родители хотят приготовить себе детское питание, они подписывают для медсестер форму о том, что они делают это на свой страх и риск и что отделение или молочная кухня не несет ответственности ни за какие проблемы со здоровьем ребенка.
Если у ребенка нет ограничений в питании, он может выбрать из меню два вида питания (выбор питания не распространяется на больных в день поступления). Если посетители приносят детям еду, приготовленную вне столовой (фаст-фуда и киосков быстрого питания), они также действуют на свой страх и риск, и отделение не несет ответственности за какие-либо проблемы со здоровьем.
диетические ограничения ребенка будут информировать персонал.
Парковка
Родители госпитализированных детей:
Стоянка транспортных средств законных представителей (сопровождающих) госпитализированных детей возможна на крытой стоянке и внутри помещений Университетской больницы Мотол, в любом месте в местах, предназначенных для стоянки транспортных средств посетителей и пациентов.
Бланк заявления на бесплатную парковку выдается и заполняется лечащим врачом на законного представителя.
При каждом выезде с территории больницы законный представитель передает входной билет сборщику пошлин и подтверждает себя действительным заполненным бланком. Исходя из этого, с него не будет взиматься плата за поступление в университетскую клинику Мотол.
отделение для взрослых
Стационарное отделение для взрослых пациентов расположено на 1 этаже сектора С синего моноблока Мотоловской университетской больницы (взрослая часть больницы).
Отделение разделено на стандартный стационар на 18 коек и отделение интенсивной терапии (ОИТ) на 6 коек.
Отдельные палаты стандартного койко-места рассчитаны максимум на 3 больных и конструктивно спроектированы таким образом, что каждые две смежные палаты имеют по 2 умывальника, туалет и душевую в примыкающем коридоре. В каждой комнате есть цветной телевизор.
В отделении имеется одна комната повышенной комфортности (цена 1 крон/сутки).
Кровати интенсивной терапии находятся под постоянным наблюдением медсестер и контролируются системой камер.
Мы рекомендуем посещение палаты и реанимации во второй половине дня или по предварительной записи у лечащего врача.
Прием в отделение
Прибыть в отделение к 9:30 для принятия.
Допуск к операции
Для того, чтобы операция была выполнена в срок, у вас не должно быть признаков острого инфекционного заболевания (например, лихорадки, насморка, кашля, диареи, сыпи...). В случае возникновения вышеуказанных осложнений, пожалуйста, свяжитесь с нашей клиникой для переноса даты.
Приносить:
- Полное предоперационное обследование. Выполняется участковым врачом в сотрудничестве с терапевтом и мероприятием. другие специалисты (детали скачать здесь):
- Анамнез, медикаментозное лечение, физикальное обследование
- Анализ крови + дифференциальный анализ, моча + осадок
- Базовая биохимия сыворотки (мочевина, креатинин, CB, CRP, ионограмма, печеночные пробы)
- Исследование коагуляции (АЧТВ, Quick, INR)
- ЭКГ и ее описание
- Рентгенограмма сердца - легких и ее описание
- Результаты лабораторных исследований должны быть не старше 14 дней!
- Справка о возможности проведения операции в ЦА (не старше 7 дней).
- Мероприятие. результаты других обследований или медицинские заключения других специалистов (диабетика, кардиолога…)
- Удостоверения личности (ОП, паспорт), событие. доверенность, подтверждение медицинской страховки.
- Список лекарств, которые вы регулярно принимаете, диабетическая карта, кардиологическая карта, ...
- Предметы личного пользования (личное белье, пижама, домашняя обувь, туалетные принадлежности, полотенце и т.д.).
Формы:
Предоперационное обследование
Рекомендация для госпитализации
Административная анкета
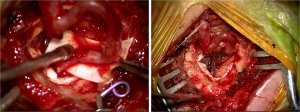
Операционные
В отделении нейрохирургии есть две операционные, оснащенные современной техникой, позволяющей проводить даже самые сложные процедуры: операционные микроскопы, экзоскоп, эндоскоп, навигация, ультразвуковой аспиратор опухолевой ткани, нейромониторинг, рентгеновские усилители, нейроанестезия.
Программа клиники
- Хирургия глиальных опухолей и метастазов в головной мозг - здесь мы используем передовые методы периоперационной навигации и мониторинга нервных функций, включая сознательные операции и периоперационную флюоресценцию. Конечно, существует тесное сотрудничество с отделением онкологии и отделением патологии и молекулярной медицины и долгосрочный уход за пациентами.
- Хирургия незлокачественных опухолей - в частности, менингиомы, опухоли основания черепа, желудочковой системы, спинного мозга и его оболочек и опухоли, поражающие мозговой череп.
- Сосудистая нейрохирургия - хирургическое лечение кавернозных, аневризм, артериовенозных мальформаций, реваскуляризирующие операции.
- Эпилептохирургия - в сотрудничестве с отделением детской неврологии и отделением неврологии мы оказываем комплексную нейрохирургическую помощь в диагностике и лечении всего спектра эпилептологии
- Гидроцефалия - эндоскопические решения или операции короткого замыкания
- Хирургия позвоночника - оперативное лечение дегенеративных заболеваний позвоночника (грыжи дисков, базисные спондилохирургии, малоинвазивные операции на позвоночнике).
- Хирургия периферических нервов - лечение синдромов сужения, лечение травм и опухолей периферических нервов.
- Черепно-мозговая травма, головной мозг и кости черепа - наблюдение за пострадавшим, не требующим оперативного лечения; хирургические процедуры по устранению травм и их краткосрочных и долгосрочных последствий
- Краниостеноз - открытое или эндоскопическое комплексное решение и длительное наблюдение за всем спектром врожденных пороков развития черепа
- Спинальные дизрафии - хирургическое решение врожденного несовершенного закрытия нервной трубки; длительный уход за пациентами до совершеннолетия
- Лечение спастичности - особенно имплантация баклофеновой помпы
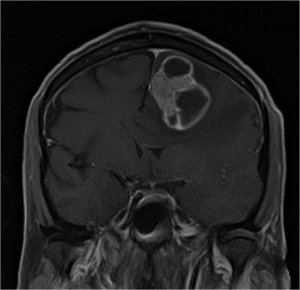
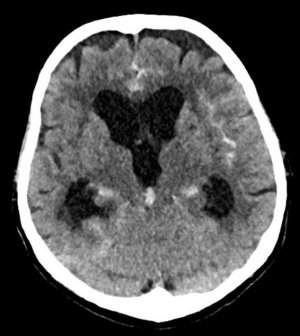
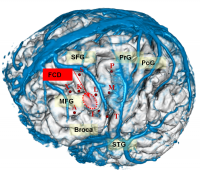
Хирургия глиальных опухолей и метастазов в головной мозг
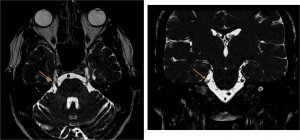
Онконейрохирургия — раздел нейрохирургии, занимающийся диагностикой и комплексным лечением первичных опухолей головного мозга. глиомы, а также те вторичные - мозговые метастазы.
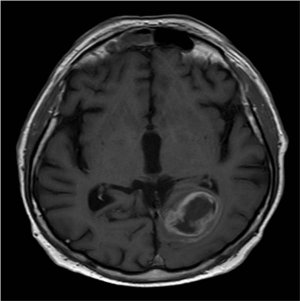
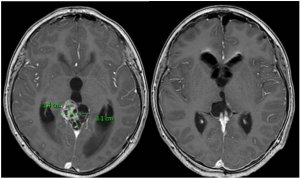
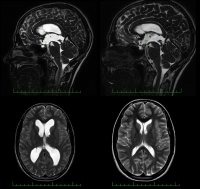
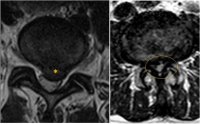
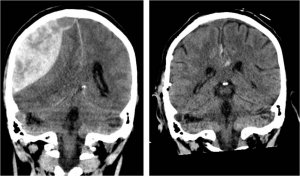
Магнитно-резонансная глиобластома Метастазы на магнитно-резонансной томографии
Мы реализуем весь диагностический и лечебный процесс детей и взрослых пациентов в рамках онконейрохирургическая программа Университетская клиника Мотол, основанная на сотрудничестве многопрофильной команды, в которую входят, помимо нейрохирургов, в основном неврологи, нейроонкологи и невропатологи.
Каждый пациент с впервые выявленным очагом опухоли в головном и спинном мозге включен в программу онконейрохирургии. Университетская клиника в Мотоле располагает передовыми нейровизуализационными и электрофизиологическими методами, позволяющими поставить правильный диагноз, а также комплексными терапевтическими возможностями (нейрохирургия, лучевая терапия, химиотерапия, поддерживающая терапия), которые могут обеспечить адекватное лечение.
Почему возникают опухоли головного мозга
Точная причина первичных опухолей головного мозга неизвестна. Однако есть несколько факторов, повышающих вероятность их возникновения. Они, в частности:
- Век - Риск глиомы увеличивается с возрастом. Чаще всего они появляются в возрасте около 65 лет. Но они могут возникнуть в любом возрасте. Некоторые опухоли этой группы типичны для детского возраста. Это эпендимомы и пилоцитарные астроцитомы.
- Радиация - Воздействие ионизирующего излучения при терапевтическом облучении других опухолей или при ядерных взрывах сопряжено с повышенным риском возникновения опухолей головного мозга. Этого не наблюдалось с электромагнитным или высокочастотным излучением, генерируемым в широко используемых приборах.
- История семьи - Наличие глиомы в семье удваивает вероятность ее возникновения.
Метастазы в головной мозг (вторичные опухоли головного мозга) вызываются распространением раковых клеток через кровь или лимфатическую систему (метастазированием) из исходной опухоли (первичной локализации) в головной мозг.
Какие существуют типы глиом и метастазов в головной мозг и почему важно различать разные типы?
Глиомы — это опухоли, возникающие из поддерживающих глиальных клеток головного мозга. Эти клетки расположены вокруг нервных клеток, которые помогают им функционировать. Глиомы образуются в головном и спинном мозге. Тремя основными типами глиальных клеток, которые вызывают опухоли, являются астроциты, олигодендроциты и эпендимальные клетки. Распространение глиом основано на типе клеток, из которых они происходят, а также на их генетических характеристиках. Это позволяет нам предсказать, как поведет себя опухоль и какое лечение сработает.
- Астроциты (клетки с метаболической, защитной и восстановительной функцией) - эти клетки дают начало астроцитоме, анапластической астроцитоме и глиобластоме (мультиформной глиобластоме). Особую группу составляют детские пилоцитарные астроцитомы мозжечка, ствола и зрительного нерва.
- Олигодендроциты (клетки, образующие оболочки нервных отростков) - эти клетки дают начало олигодендроглиоме и анапластической олигодендроглиоме.
- Эпендимальные клетки (клетки, выстилающие желудочки и спинномозговой канал) - эти клетки дают начало эпендимомам и анапластическим эпендимомам (опухоли головного и спинного мозга у детей), миксопапиллярным эпендимомам (опухоли спинного мозга) и субэпендимомам.
Глиомы являются наиболее распространенной первичной опухолью головного мозга. Сам тип опухоли определяет лечение и прогноз. Варианты лечения, как правило, включают хирургическое вмешательство, лучевую терапию и химиотерапию.
Метастазы в головной мозг возникают при распространении опухолевых клеток из исходного места опухолевого процесса в головной мозг. Таким образом любой рак может распространиться на мозг. Наиболее распространены рак легких, молочной железы, толстой кишки, почек и злокачественная меланома кожи. Метастазы в головной мозг постепенно увеличиваются, создавая давление и изменяя функцию окружающих мозговых тканей. Определение правильного диагноза (что представляет собой первичная опухоль, как она поддается лечению, насколько распространен процесс) является важной предпосылкой оптимального лечения.
Как проявляются глиомы и метастазы
Проявления опухолей головного мозга различаются в зависимости от типа опухоли, ее размера, местоположения и скорости роста. Наиболее распространенными являются:
- Общие симптомы
- Симптомы повышения внутричерепного давления - головная боль, тошнота и рвота, нарушение зрения
- Расстройство функций головного мозга - нарушения памяти, изменения личности, расстройства настроения, спутанность сознания
- Потеря самостоятельности, трудоспособности
- Симптомы подшипника
- Судороги
- Неврологический дефицит - слабость в конечностях, нарушения речи, чувствительности, органов чувств (зрение, обоняние, слух), проблемы с равновесием
- Комбинированные симптомы
Как исследуют рак головного мозга?
Для определения правильного диагноза и, соответственно, лечения используется комплекс следующих обследований:
- Клиническое обследование - Во время обследования оцениваются проблемы и симптомы опухоли головного мозга. Это позволяет получить представление о локализации и распространенности опухолевого процесса и его проявлениях.
- Визуальное обследование: Эти методы используются для выявления причин расстройства и определения локализации, размера, характера опухоли и ее связи с критическими структурами головного мозга. Они также являются необходимой помощью при планировании хирургического решения и последующей терапии.
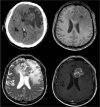 Компьютерная томография (КТ) базовое обследование, используемое в неотложной практике, целью которого является определение первопричины проблемы – ишемии, кровотечения, опухоли или инфекции.
Компьютерная томография (КТ) базовое обследование, используемое в неотложной практике, целью которого является определение первопричины проблемы – ишемии, кровотечения, опухоли или инфекции.- Магнитно-резонансная томография (МРТ) является методом выбора, позволяющим выявить патологический очаг - опухоль, ее характер, границы и отношение к критическим областям головного мозга. Навигационная последовательность позволяет планировать оперативное решение «кратчайшим» путем или ориентироваться во время операции в сложных анатомических условиях.
 МР-спектроскопия (МРС) a Язык жестов являются магнитно-резонансные методы, позволяющие определить природу (является ли это скорее опухолевый процесс) и его характер (доброкачественный или злокачественный). Однако последнее слово всегда остается за гистологией.
МР-спектроскопия (МРС) a Язык жестов являются магнитно-резонансные методы, позволяющие определить природу (является ли это скорее опухолевый процесс) и его характер (доброкачественный или злокачественный). Однако последнее слово всегда остается за гистологией.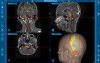 Функциональная МРТ (fMRI) и визуализация головного мозга (DTI) они позволяют нам идентифицировать и определять местонахождение мозговых центров и проводящих путей при выполнении различных простых задач (движение конечностей, чтение, слушание) при проведении МРТ. Это необходимая информация при планировании операции, и хирург должен избегать таких центров.
Функциональная МРТ (fMRI) и визуализация головного мозга (DTI) они позволяют нам идентифицировать и определять местонахождение мозговых центров и проводящих путей при выполнении различных простых задач (движение конечностей, чтение, слушание) при проведении МРТ. Это необходимая информация при планировании операции, и хирург должен избегать таких центров.- Позитронно-эмиссионная томография (ПЭТ) это специализированное визуализирующее обследование, которое определяет метаболическую активность мозга, а также всего тела. Он способен показать участок мозга, который нарушен опухолевым процессом, а также его активность. Он в основном используется в послеоперационном мониторинге для оценки изменений активности процесса.
- Забор опухолевой ткани для определения типа опухоли. Для определения оптимального лечения необходимо иметь точную информацию о типе опухоли и ее генетических характеристиках. Забор образцов опухоли можно выполнять из небольшого доступа с помощью тонкой иглы путем точного нацеливания с помощью нейронавигации или во время самой операции. Затем взятый образец анализируется в лаборатории.
Какие существуют варианты лечения глиом и метастазов в головной мозг?
Лечение глиом головного мозга и метастазов в головной мозг — это комплексное лечение, основанное на сотрудничестве ряда сотрудничающих дисциплин — нейрохирургии, неврологии, онкологии и невропатологии. Мы учитываем тип опухоли, степень инвалидности, сопутствующие заболевания и общее состояние пациента. Предлагаемое лечение является так называемым «индивидуальным» с учетом всех вышеперечисленных аспектов с целью достижения оптимального (наилучшего из возможных) результата.
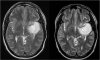 Отслеживание - т.е. мониторинг развития клинического состояния и нейровизуализация через регулярные промежутки времени в первую очередь предназначены только для очень небольшой подгруппы пациентов (глиомы низкой степени злокачественности). Процедура меняется при появлении клинических симптомов или развитии на магнитно-резонансной томографии или ПЭТ-исследовании.
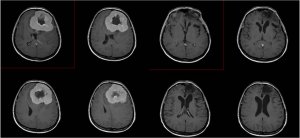
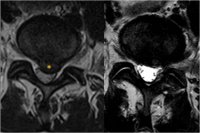
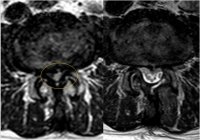
Отслеживание - т.е. мониторинг развития клинического состояния и нейровизуализация через регулярные промежутки времени в первую очередь предназначены только для очень небольшой подгруппы пациентов (глиомы низкой степени злокачественности). Процедура меняется при появлении клинических симптомов или развитии на магнитно-резонансной томографии или ПЭТ-исследовании. - Нейрохирургическое удаление опухоли. Диапазон показателей определяется типом опухоли. При операциях по поводу глиомы головного мозга цель состоит в том, чтобы удалить максимальную часть опухоли, не вызывая значительных послеоперационных осложнений. Глиомы также прорастают в здоровые ткани и часто в критические области мозга. С другой стороны, «только» удаление значительной части опухоли приводит к облегчению или исчезновению симптомов и положительно влияет на прогноз больных. При операциях на метастазах в головной мозг цель состоит в том, чтобы удалить весь метастаз, соответственно. присутствуют все метастазы.
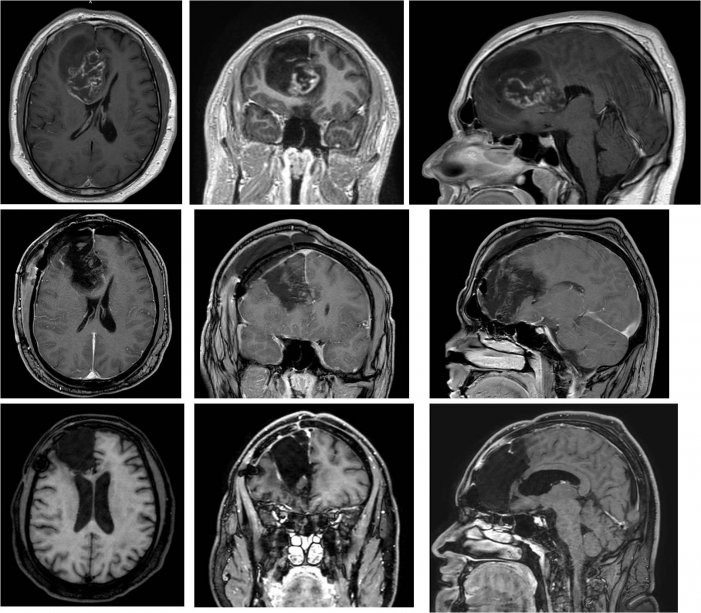
Глиобластома до операции (верхний ряд), сразу после радикальной операции (средний ряд) и через шесть месяцев наблюдения (нижний ряд).
Для достижения оптимального диапазона работоспособности на кафедре нейрохирургии 2-го медицинского факультета Карлова университета и ФНМ используется сохранение функционально важных зон (таких как центры и пути импульса, речи, сенсорных функций и т.д.):
- Визуализация с помощью операционного микроскопа, экзоскопа или эндоскопа.
- Нейронавигация - план операции (диапазон рабочей мощности, отображение некоторых функциональных структур) вычерчивается на магнитно-резонансных снимках и вводится в нейронавигационный прибор. Во время операции нейронавигационный прибор позволяет с помощью специального «указателя» напрямую отображать в этом навигационном плане любое место в мозгу, на которое указывает хирург.
- Интраоперационное УЗИ - Ультразвуковая визуализация предоставляет информацию о масштабах процедуры, а также об анатомических условиях во время процедуры.
- Интраоперационная флуоресценция - Визуализация отдельных участков опухоли в операционном микроскопе или экзоскопе возможна после предоперационного нанесения специального вещества.
- Iинтраоперационный мониторинг функций головного мозга представляет собой набор методов, позволяющих локализовать и контролировать мозговые центры и проводящие пути во время операции, чтобы свести к минимуму послеоперационный неврологический дефицит.
- Пробуждение краниотомии (сознательная хирургия) — единственный способ контролировать речевые функции в периоперационный период. Во время операции пациента безболезненно пробуждают и проверяют речевую функцию, чтобы точно определить местонахождение и защитить его во время операции. В дальнейшем работоспособность сохраняется стандартной с повторным засыпанием.
Хирургия после лечения рака обычно включает следующие методы лечения:
- Химиотерапия. Химиотерапевтические препараты — это препараты, используемые в виде таблеток или инфузий, целью которых является уничтожение оставшихся опухолевых клеток. К сожалению, помимо раковых клеток, они поражают и здоровые клетки и проникновение этих веществ в головной и спинной мозг очень затруднено. Чаще всего используется в сочетании с другими методами лечения.
- Лучевая терапия - традиционная лучевая терапия и таргетная радионейрохирургия (гамма-нож Лекселла, протонная терапия). Лучевая терапия использует высокую энергию в виде радиации для разрушения опухолевых клеток. Применяется в основном в послеоперационном периоде, для лечения труднодоступных и множественных очагов и у больных высокого риска. Он используется в сочетании с другими методами лечения.
- Поддерживающая (паллиативная) помощь. Паллиативная помощь – это специализированная медицинская помощь, направленная на облегчение боли и других симптомов тяжелого заболевания. Он предназначен для пациентов с запущенными стадиями рака.
Особенности глиальных опухолей в детском возрасте
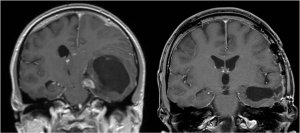 Наиболее частыми опухолями в детском возрасте могут быть доброкачественные, так называемые глиальные опухоли нижнего отдела желудка, напр. пилоцитарные астроцитомы. Глиомы низкой степени злокачественности в детском возрасте ведут себя иначе, чем у взрослых, главным образом потому, что они обычно не прогрессируют до более высокой степени злокачественности и злокачественных новообразований. Поэтому необходимо проявлять к ним очень бережный подход и проводить обследования, в том числе хирургические решения, на компетентном рабочем месте с использованием современной комплексной педиатрической медицины.
Наиболее частыми опухолями в детском возрасте могут быть доброкачественные, так называемые глиальные опухоли нижнего отдела желудка, напр. пилоцитарные астроцитомы. Глиомы низкой степени злокачественности в детском возрасте ведут себя иначе, чем у взрослых, главным образом потому, что они обычно не прогрессируют до более высокой степени злокачественности и злокачественных новообразований. Поэтому необходимо проявлять к ним очень бережный подход и проводить обследования, в том числе хирургические решения, на компетентном рабочем месте с использованием современной комплексной педиатрической медицины.
Мы удаляем операбельные опухоли в детском возрасте с использованием современных подходов, таких как навигация, трассировка нервных путей, периоперационный электрофизиологический мониторинг, интраоперационное УЗИ и нейроэндоскопия.
С особой осторожностью мы относимся к пациентам с неоперабельными так называемыми низкодифференцированными медленно растущими опухолями. Здесь мы проводим щадящие малоинвазивные процедуры, в основном эндоскопическую биопсию. Преимуществами данного подхода являются небольшая хирургическая нагрузка, быстрое выздоровление и получение необходимой информации об опухолевом процессе для дальнейшего лечения. Мы тесно сотрудничаем с детскими нейроонкологами. Необходима современная гистопатологическая диагностика, проводимая в нашей больнице или в сотрудничестве с европейскими (Гейдельберг) или мировыми центрами (Торонто). При таком подходе у нас есть возможность предоставлять самое современное в мире лечение, например, путем включения пациентов в крупные международные исследования.
Каковы результаты лечения глиомы и метастазов в головной мозг?
Исходы лечения зависят от типа и распространенности опухоли, ее отношения к критическим структурам головного мозга, а также сопутствующих заболеваний и общего состояния больного. Кроме того, в головной мозг метастазы со стадии первичного опухолевого процесса. Фактические результаты лечения затем определяются возможным безопасным диапазоном нейрохирургических операций и реакцией опухоли на лучевую терапию и химиотерапию.
Каковы риски онкоохирургии?
Каждая область мозга имеет определенную функцию. Таким образом, риски варьируются в зависимости от места операции и типа операции. Благодаря сложному диагностическому процессу и целенаправленной стратегии самого выступления мы стараемся свести к минимуму риск любого неврологического дефицита.
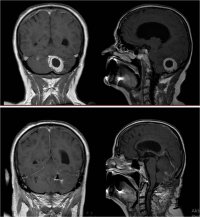
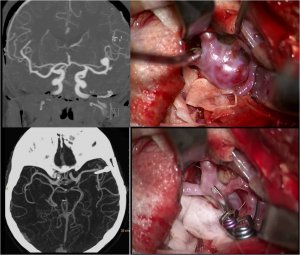
Хирургия незлокачественных опухолей
Доброкачественные опухоли головного мозга не разрушают ткань головного мозга как таковую, но вызываемые ими клинические симптомы обусловлены давлением на паренхиму головного мозга или водные пути. Терапия этих опухолей преимущественно хирургическая. Наша цель максимальная радикальная производительность при сохранении полной неврологической функции. В этом нам помогает подробное предоперационное обследование с помощью МРТ, КТ или ангиографии. При собственной работе электрофизиологический мониторинг, контроль с помощью МРТ-навигации и современные малоинвазивные методы работы сегодня абсолютно распространены на нашем рабочем месте. Каждая патология также требует определенного индивидуального подхода, что неоднократно обсуждается в нашей команде и на междисциплинарных семинарах.
 Менингиомы — опухоли, растущие из оболочек головного мозга. Подавляющее большинство из них доброкачественные, очень медленно растущие и в основном поражают пожилых пациентов и чаще женщин. Они составляют около 15-20% всех опухолей головного мозга. Из-за медленного роста у большинства пациентов опухоль больших размеров, что проявляется давлением на мозговую ткань с вариабельной клинической симптоматикой в зависимости от локализации. Нередко бессимптомная опухоль выявляется во время исследования из-за несвязанных проблем. При небольших бессимптомных опухолях за пациентом можно наблюдать только с помощью рутинных МРТ-проверок.
Менингиомы — опухоли, растущие из оболочек головного мозга. Подавляющее большинство из них доброкачественные, очень медленно растущие и в основном поражают пожилых пациентов и чаще женщин. Они составляют около 15-20% всех опухолей головного мозга. Из-за медленного роста у большинства пациентов опухоль больших размеров, что проявляется давлением на мозговую ткань с вариабельной клинической симптоматикой в зависимости от локализации. Нередко бессимптомная опухоль выявляется во время исследования из-за несвязанных проблем. При небольших бессимптомных опухолях за пациентом можно наблюдать только с помощью рутинных МРТ-проверок.
Для более крупных и симптоматических опухолей необходимо хирургическое решение. Целью операции является радикальная резекция, включая инфильтрацию твердой мозговой оболочки, когда это технически возможно. Если полная радикальность не может быть достигнута из-за расположения опухоли, можно контролировать небольшой остаток или облучать гамма-лучами Лекселла.
Эпендимома — это опухоль, которая растет из слизистой оболочки желудочков. В детской возраст, это одна из самых частых опухолей и ее возникновение в основном внутричерепное, у взрослых пациентов реже с более частым возникновением в спинномозговом канале. Гистологически это относительно разнообразная группа с формированием имплантационных метастазов на более высоких стадиях. Лечение этих опухолей хирургическое, при этом радикальность процедуры является значимым прогностическим фактором.
возраст, это одна из самых частых опухолей и ее возникновение в основном внутричерепное, у взрослых пациентов реже с более частым возникновением в спинномозговом канале. Гистологически это относительно разнообразная группа с формированием имплантационных метастазов на более высоких стадиях. Лечение этих опухолей хирургическое, при этом радикальность процедуры является значимым прогностическим фактором.
Это доброкачественная опухоль с типичным возникновением в мозжечке. Он в основном поражает молодых пациентов и часто является частью сложного генетического синдрома. Клинически давление в задней черепной ямке проявляется мозжечковым синдромом и развитием внутричерепной гипертензии. Этот тип опухоли всегда является показанием к операции.
Вестибулярная шваннома — более редкое внутричерепное доброкачественное новообразование с частотой примерно 10 пациентов на миллион населения. Как правило, это медленно растущая опухоль, наиболее распространенными симптомами которой являются нарушения слуха и равновесия. При дальнейшем росте давление на лицевой нерв может привести к нарушению движения мышц лица и при действительно больших опухолях к давлению на ствол мозга и желудочки, а также к другим более серьезным неврологическим симптомам. Из-за медленного роста большую часть этих опухолей можно контролировать только с помощью регулярных МРТ-проверок, и когда мы вырастаем, мы подходим к хирургическому решению. Мы выполняем эти процедуры в сотрудничестве с отделением ЛОР и хирургии головы и шеи 1-го медицинского факультета Карлова университета. Электрофизиологический контроль функции черепных нервов во время операции является само собой разумеющимся.
Опухоли головного мозга у детей часто могут быть доброкачественными и полностью ликвидированы. Они могут проявляться внутричерепной гипертензией, гидроцефалией, неврологическими проявлениями, эпилептическими припадками, нарушениями зрения или гормональным дисбалансом. К хорошо удаленным опухолям относятся некоторые виды папиллом сплетения, растущие из сосудистых структур внутрь желудочков. Дисэмбриопластические нейроэпителиальные опухоли (ДНЭО) обычно проявляются эпилепсией. Удаление также касается эпилепсии. Некоторые типы опухолей могут быть удалены с помощью щадящего подхода вне нервной ткани, например, менингиомы и некоторые опухоли шишковидной железы. С другой стороны, другие типы доброкачественных опухолей могут быть анатомически неуместными, например, краниофарингиомы или медленно растущие опухоли, растущие за пределами зрительного тракта. Там, где невозможно безопасно удалить опухоль, мы берем минимально инвазивную (стереотактическую иглу или эндоскопическую) биопсию, на основании которой принимается решение о дальнейшем лечении.
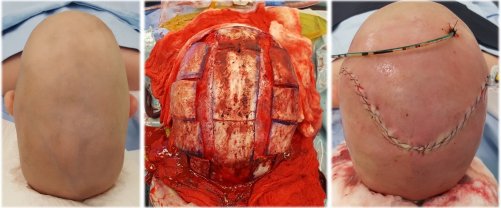
 Часть черепа, на которой «лежит» головной мозг и которая отделяет полость черепа от лицевой части черепа, называется основанием черепа. Хирургия в этой области логически сочетает в себе области, на которые она влияет, - нейрохирургию, ЛОР, офтальмологию, стоматологию, а также пластическую хирургию и интервенционную радиологию. Без этого не обходятся сложные анатомические состояния и разнообразный спектр патологий. междисциплинарное сотрудничество. Выполняемые здесь оперативные вмешательства характеризуются обширным предоперационным планированием указанных специальностей. Целью этого сотрудничества является «индивидуальное» выполнение, направленное на максимально радикальную операцию, минимальный риск осложнений и адекватный косметический результат. Университетская клиника в Мотоле с ее сложностью и связью с другими специальностями позволяет решить эту сложную проблему за счет междисциплинарного сотрудничества. Коллеги из отделения отоларингологии и хирургии головы и шеи 1-го медицинского факультета Карлова университета и Стоматологической клиники детей и взрослых 2-го медицинского факультета Карлова университета регулярно входят в состав операционной бригады в этих случаях. После процедуры резекции, основной целью которой является не повредить жизненно важные нервные и сосудистые структуры в анатомически сложных участках (таких как кавернозный канал или каменная кость), в ряде случаев следует процедура реконструкции, когда необходимо устранить большой дефект мягких тканей. Реконструктивную часть операции мы выполняем в сотрудничестве с пластическими хирургами Хирургической клиники 2-го медицинского факультета Карлова университета.
Часть черепа, на которой «лежит» головной мозг и которая отделяет полость черепа от лицевой части черепа, называется основанием черепа. Хирургия в этой области логически сочетает в себе области, на которые она влияет, - нейрохирургию, ЛОР, офтальмологию, стоматологию, а также пластическую хирургию и интервенционную радиологию. Без этого не обходятся сложные анатомические состояния и разнообразный спектр патологий. междисциплинарное сотрудничество. Выполняемые здесь оперативные вмешательства характеризуются обширным предоперационным планированием указанных специальностей. Целью этого сотрудничества является «индивидуальное» выполнение, направленное на максимально радикальную операцию, минимальный риск осложнений и адекватный косметический результат. Университетская клиника в Мотоле с ее сложностью и связью с другими специальностями позволяет решить эту сложную проблему за счет междисциплинарного сотрудничества. Коллеги из отделения отоларингологии и хирургии головы и шеи 1-го медицинского факультета Карлова университета и Стоматологической клиники детей и взрослых 2-го медицинского факультета Карлова университета регулярно входят в состав операционной бригады в этих случаях. После процедуры резекции, основной целью которой является не повредить жизненно важные нервные и сосудистые структуры в анатомически сложных участках (таких как кавернозный канал или каменная кость), в ряде случаев следует процедура реконструкции, когда необходимо устранить большой дефект мягких тканей. Реконструктивную часть операции мы выполняем в сотрудничестве с пластическими хирургами Хирургической клиники 2-го медицинского факультета Карлова университета.
Опухоли внутри позвоночного канала встречаются реже и в большинстве случаев доброкачественные. Однако они опасны своим ростом и давлением на спинной мозг и спинномозговые корешки. Поэтому наш подход к этим опухолям очень активен, и пациентам показано раннее хирургическое лечение. По типу эти опухоли сходны с внутричерепными, поэтому чаще всего это менингиомы или эпендимомы, в области нервных корешков — шванномы или нейрофибромы. Клинически они проявляются болью, нарушением подвижности и чувствительности конечностей или недержанием мочи или стула.
Сосудистая нейрохирургия
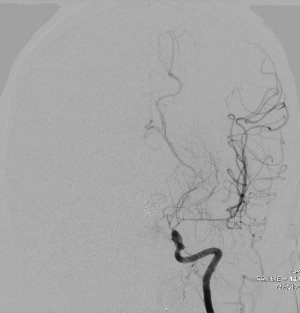
Сосудистая нейрохирургия (также цереброваскулярная) — специализированная область, занимающаяся диагностикой и комплексным лечением цереброваскулярных заболеваний. Эти поражения являются доброкачественными, т.е. после их разрешения пациент вылечивается и находится только под наблюдением в течение длительного времени. В этом вопросе невозможно обойтись без тесного междисциплинарного сотрудничества, особенно с рентгенологами (как в области диагностики, так и в самом лечении), неврологами, а также с радиохирургами (гамма-нож Лекселла). Имея дело со всеми сосудистыми заболеваниями, мы всегда должны тщательно взвешивать естественное течение болезни (т.е. каков риск для пациента в результате диагноза в данный момент и на всю оставшуюся жизнь) и противопоставлять риск предлагаемой нами терапии. . Мы оцениваем каждого пациента по разным дисциплинам, и поэтому итоговый план лечения составляется индивидуально с учетом упомянутых рисков. Понятной целью является их минимизация и максимум усилий для решения болезни. Сосудистая нейрохирургия в основном занимается следующими заболеваниями.
 Субарахноидальное кровоизлияние (САК) — серьезное состояние, при котором происходит кровоизлияние во влажные пространства в основании головного мозга. Наиболее частой причиной является так называемая церебральная аневризма. Под этим названием скрывается приобретенное заболевание сосудистой стенки мозговой артерии, которое можно представить себе как ее слепое пятно. Чаще всего встречается на артериях, проходящих чуть ниже основания мозга. Своему владельцу он грозит в основном разрывом, когда струя крови разливается по мозгу или буквально раздавливает прилегающие мозговые ткани. Больные воспринимают это кровотечение как внезапную, острую, пока неизвестную головную боль, часто сопровождающуюся потерей сознания или нарушением подвижности. Транспортировка в больницу обычно сопровождается компьютерной томографией и компьютерной томографией, которые показывают состояние головного мозга после события и его причину. К сожалению, последствия кровотечения во многих случаях тяжелые и необратимые. Лечение после такого события направлено на устранение кровоточащей выпуклости из кровообращения, тем самым предотвращая повторное кровотечение (оно имеет еще худший прогноз) и позволяет использовать современную интенсивную терапию. Таким образом, вторая часть лечения начинается только с выведения аневризмы из кровообращения. Больному угрожает опасность в течение примерно 2 недель развитием так называемого спазм сосудов (сужение мозговых артерий), что в итоге может привести к развитию ишемии головного мозга. Интенсивная терапия направлена на предотвращение развития этого состояния. Еще одним сопутствующим феноменом САК может быть развитие гидроцефалия, что часто требует операции короткого замыкания. В дополнение к этим двум наиболее опасным состояниям вы также можете столкнуться с рядом внутренних или неврологических осложнений (например, эпилепсия).
Субарахноидальное кровоизлияние (САК) — серьезное состояние, при котором происходит кровоизлияние во влажные пространства в основании головного мозга. Наиболее частой причиной является так называемая церебральная аневризма. Под этим названием скрывается приобретенное заболевание сосудистой стенки мозговой артерии, которое можно представить себе как ее слепое пятно. Чаще всего встречается на артериях, проходящих чуть ниже основания мозга. Своему владельцу он грозит в основном разрывом, когда струя крови разливается по мозгу или буквально раздавливает прилегающие мозговые ткани. Больные воспринимают это кровотечение как внезапную, острую, пока неизвестную головную боль, часто сопровождающуюся потерей сознания или нарушением подвижности. Транспортировка в больницу обычно сопровождается компьютерной томографией и компьютерной томографией, которые показывают состояние головного мозга после события и его причину. К сожалению, последствия кровотечения во многих случаях тяжелые и необратимые. Лечение после такого события направлено на устранение кровоточащей выпуклости из кровообращения, тем самым предотвращая повторное кровотечение (оно имеет еще худший прогноз) и позволяет использовать современную интенсивную терапию. Таким образом, вторая часть лечения начинается только с выведения аневризмы из кровообращения. Больному угрожает опасность в течение примерно 2 недель развитием так называемого спазм сосудов (сужение мозговых артерий), что в итоге может привести к развитию ишемии головного мозга. Интенсивная терапия направлена на предотвращение развития этого состояния. Еще одним сопутствующим феноменом САК может быть развитие гидроцефалия, что часто требует операции короткого замыкания. В дополнение к этим двум наиболее опасным состояниям вы также можете столкнуться с рядом внутренних или неврологических осложнений (например, эпилепсия).
Таким образом, профилактическое лечение, которое предотвращает разрыв самого разрыва, является привлекательным. С расширением возможностей диагностики (КТ и МРТ) до уровня районных больниц в последние годы мы столкнулись со случайной находкой аневризмы; как побочный эффект обследования, проведенного по поводу несвязанных с этим трудностей (например, легкая травма, обычная головная боль или головокружение). В этих случаях надо очень тщательно учитывать риски разрыва выпуклости; Основные факторы риска включают размер, расположение или высокое кровяное давление. В отличие от риска разрыва, существуют осложнения возможного выполнения с учетом не только аневризмы, но и общего состояния больного.
Само закрытие аневризмы может быть достигнуто двумя способами: хирургический - загрузкой хомута через вход в утолщение; и эндоваскулярно - врач-рентгенолог с помощью специальных тонких трубок проникает артериальным потоком прямо в выпячивание и наполняет его специальными спиралями. Решение о том, какое решение подходит для конкретной выпуклости и пациента, будет результатом междисциплинарного обсуждения, которое принимает во внимание не только факторы, упомянутые выше. После удаления аневризмы из кровообращения за пациентом длительное время наблюдают с помощью КТ- или МР-ангиографии с целью выявления возможного рецидива в исходной области или новообразованной выпуклости в другом месте мозгового кровообращения.
Артериовенозная мальформация (АВМ) представляет собой сеть патологически расширенных сосудов, в которых кровь оттекает непосредственно из артериальной части кровотока в вену, поэтому в норме присутствующий капиллярный кровоток отсутствует. Таким образом, кровеносные сосуды подвергаются высокому кровотоку и давлению и рискуют разорваться с последующим кровоизлиянием в мозг. Кроме того, АВМ может проявляться эпилептическими припадками или симптомами, подобными инсульту; АВМ «отнимает» у прилегающей мозговой ткани кровь и кислород, что может вызывать как симптомы ишемии, так и эпилептические припадки. АВМ также может быть случайно обнаружена во время обследования по поводу посторонних проблем.
Варианты лечения:
- Консервативное лечение - только наблюдения и режимы (контроль повышенного артериального давления, отказ от курения), показанные у бессимптомных больных (или если больной не хочет решения) или, наоборот, при трудноизлечимых АВМ или АВМ высокого риска
- Хирургическое удаление – широко применяется при небольших и легкодоступных АВМ; хирург отделяет всю АВМ от окружающей мозговой ткани, постепенно удаляя питающие артерии и, после их обработки, дренажные вены
- Эндоваскулярное лечение – врач-рентгенолог заполняет либо всю АВМ, либо только ее часть специальным клеем и таким образом препятствует дальнейшему кровотоку; редко эффективен в качестве самостоятельного лечения, в основном используется в сочетании с хирургическим вмешательством при лечении труднодоступных артерий
- Лечение гамма-ножом – целенаправленное облучение АВМ, приводящее к ее облитерации в течение ближайших 3 лет или около того.
- Комбинация из вышеперечисленного
В отличие от АВМ, где кровь течет под высоким давлением, каверномы представляют собой сосудистые поражения с низким кровотоком. Их также можно представить в виде сплошных полостей (похожих на малину), наполненных кровью. Ослабленная стенка кровеносных сосудов этих шаров может разорваться и вызвать кровоизлияние в мозг. Еще одним проявлением является эпилептический припадок. Лечение в настоящее время только хирургическое с использованием современных методов: навигация, позволяющая осуществлять целенаправленный доступ; периоперационный мониторинг предупреждает хирурга о наличии важных центров и нервных путей.
Острая, свистящая и приступообразная боль, часто вызванная определенным пусковым механизмом, называется невралгией. Чаще всего это происходит в области лица и обычно локализуется в области иннервации тройничного нерва. Одной из его причин может быть так называемый нервно-сосудистый конфликт. Это раздражение тройничного нерва после выхода из ствола мозга вокруг проходящего сосуда (обычно одной из мозговых артерий). Если медикаментозное лечение неэффективно (или не переносится пациентом), применяется хирургическое решение. Во время операции малым доступом хирург осторожно перемещает кровеносный сосуд, пересекающий крестообразный нерв, вставляет между ними кусок тефлона и фиксирует все в новом положении тканевым клеем. Операцию проводят под общим наркозом, контролируя функции черепно-мозговых нервов, особенно лицевого нерва. Высокий процент (приблизительно 80%) пациентов сообщают об облегчении боли.
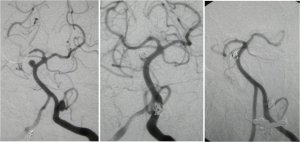
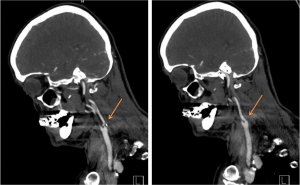
Ветвление сонной артерии является участком, где часто образуются так называемые атеросклеротические бляшки, которые сужают просвет артерии и изменяют характер кровотока, что может привести к образованию тромбов. Когда они высвобождаются и эмболируются в мозговые артерии, они закрываются, вызывая инсульт. Ранняя диагностика инсульта и немедленная транспортировка в специализированный центр позволяют быстро развернуть лечение, которое во многих случаях растворяет окклюзию в мозговом кровообращении. В дальнейшем продолжают «разведение» крови; мы стараемся предотвратить повторение инцидента. Однако если сужение сонной артерии достигает определенной степени (60%), необходимо лечение для устранения причины инсульта. Если сужение обнаружено случайно (например, при прослушивании участкового врача на профилактическом осмотре), лечение показано при стенозе более 80%.
На сегодняшний день существует два вида лечения:
 Эндоваскулярный – рентгенолог с помощью специальных катетеров проникает в артериальное русло в место сужения, затем оно «расширяется» и просвет артерии обновляется специальной трубкой, так называемым стентом
Эндоваскулярный – рентгенолог с помощью специальных катетеров проникает в артериальное русло в место сужения, затем оно «расширяется» и просвет артерии обновляется специальной трубкой, так называемым стентом- Хирургический - рассекают ответвление артерии на шее, затем все артерии перекрывают зажимами и после разреза удаляют атеропласту. Затем сосуд ушивают, снимают зажимы и восстанавливают кровоток. Операция проводится либо под общей анестезией с контролем функций головного мозга, либо под местной анестезией; Функции головного мозга контролируются непосредственно путем общения с пациентом и наблюдения за подвижностью конечностей.
Оба метода имеют свои преимущества и недостатки, в целом можно сказать, что мы предпочитаем хирургическое решение для более молодых пациентов с кальцинированной бляшкой, и наоборот, эндоваскулярный подход более выгоден для пациентов с внутренним риском с мягкой бляшкой или анатомически труднодоступными каротидная бифуркация.
 Если сужение сонной артерии продолжается, она может полностью закрыться. Сам момент закрытия может никак себя не проявлять, но обычно проходит под видом более или менее серьезного инсульта. Если кровеносный сосуд не реканализирован в ближайшее время, окклюзия становится хронической, и в дальнейшем мозг снабжается кровью по другим артериям. Недостаточность кровоснабжения в бассейне закрытой артерии иногда проявляется небольшим, но рецидивирующим инсультом; В качестве альтернативы этот дефицит может быть обнаружен с помощью специализированного обследования ОФЭКТ или ПЭТ. В этом случае целесообразно поддерживать кровоснабжение пораженного участка головного мозга. Элегантное решение предлагает так называемый экстра-интракраниальный анастомоз: хирург рассекает артерию, снабжающую кожу головы, и из небольшой трепанации черепа подшивает ее к артерии, идущей по поверхности головного мозга.
Если сужение сонной артерии продолжается, она может полностью закрыться. Сам момент закрытия может никак себя не проявлять, но обычно проходит под видом более или менее серьезного инсульта. Если кровеносный сосуд не реканализирован в ближайшее время, окклюзия становится хронической, и в дальнейшем мозг снабжается кровью по другим артериям. Недостаточность кровоснабжения в бассейне закрытой артерии иногда проявляется небольшим, но рецидивирующим инсультом; В качестве альтернативы этот дефицит может быть обнаружен с помощью специализированного обследования ОФЭКТ или ПЭТ. В этом случае целесообразно поддерживать кровоснабжение пораженного участка головного мозга. Элегантное решение предлагает так называемый экстра-интракраниальный анастомоз: хирург рассекает артерию, снабжающую кожу головы, и из небольшой трепанации черепа подшивает ее к артерии, идущей по поверхности головного мозга.
В детском возрасте наиболее распространенной сосудистой патологией являются так называемые пиальные артериовенозные мальформации (пАВМ), т. е. прямое соединение артерий с венами через так называемые очаги патологических сосудов. Опасность этих пороков развития заключается в их разрыве. Мы оперируем подходящие типы пАВМ с использованием микрохирургического подхода. Некоторые виды пАВМ требуют эндоваскулярного лечения или облучения гамма-ножом. В нашем распоряжении есть все эти возможности.
В области редких сосудистых мальформаций, таких как мальформации вены Галена и мальформации дурального канала, эндоваскулярное лечение является методом выбора, и при этих мальформациях необходим современный подход для устранения сопутствующих осложнений, таких как гидроцефалия, кардиальные и неврологические проблемы. Пациенты с данной находкой прямо нуждаются в комплексном решении с использованием возможностей детского отделения стационара.
Эпилептохирургия
Эпилептохирургия представляет собой набор хирургических процедур, направленных на устранение или изменение функции одной или нескольких областей мозга, ответственных за припадки.
Кому показана эпилептохирургия?
Эпилептохирургия проводится детям и взрослым, у которых консервативное лечение не позволяет контролировать эпилептические припадки. Основное лечение эпилепсии - режимные мероприятия и противосудорожные препараты - противоэпилептические. В случае их неэффективности, т. е. после определения так называемой лекарственной резистентности (недостижения контроля над судорогами после применения 2-х противоэпилептических средств), или при неадекватном нервно-психическом развитии у детей, больному проводят комплекс предоперационных обследований. По их результатам мы можем затем определить, с одной стороны, возможно ли выполнение операции и безопасна ли такая операция для пациента.
Где и кто делает эпилептохирургию
Мы реализуем весь диагностический и терапевтический процесс детей и взрослых с лекарственно-резистентными пациентами в рамках программы эпилептохирургии. Мотол Центры эпилепсии, основанный на сотрудничестве многопрофильной команды Пражские группы эпилептохирургии (СОБАКА). Помимо нейрохирургов, в нее входят в основном неврологи, нейропсихологи, нейрорадиологи и невропатологи.
Цели эпилептохирургии
Цель всего процесса – вылечить эпилепсию или значительно снизить тяжесть и частоту припадков. Дальнейшее улучшение нервно-психического развития у детей и качества жизни больных. Лекарственно-резистентная эпилепсия несет с собой ряд рисков для здоровья и социальных ограничений не только для больного, но и для его семьи. Например, риски получения травм, задержка нервно-психического развития, депрессия, нарушения памяти, риски, связанные с беременностью и беременностью, или ограничения, такие как запрет на вождение и т. д.
Кого следует направить в центр комплексной эпилептохирургии
Согласно рекомендациям Международной противоэпилептической лиги (ILAE), каждого больного с лекарственно-резистентной (лекарственно-неконтролируемой) эпилепсией следует направлять в комплексный центр эпилепсии. В нашем Центре эпилепсии «Мотол» имеются передовые методы нейровизуализации и электрофизиологии, которые позволяют успешно лечить эпилепсию даже у пациентов с тяжелой формой эпилепсии.
Кто является кандидатом на эпилептохирургию и чего можно ожидать
Около четверти пациентов с эпилепсией являются лекарственно-устойчивыми пациентами, но только часть (приблизительно 25%) из них являются кандидатами на процедуры, от которых можно ожидать возникновения послеоперационных припадков с возможной отменой противосудорожных препаратов. Очень сложно определить, кто является подходящим кандидатом для какой процедуры. Ни один человек или пациент не похож на кого-либо другого. В нашем Центре эпилепсии мы проводим так называемые «индивидуальные» процедуры для каждого пациента. Поэтому больные проходят ряд предоперационных обследований, целью которых является выявление локализации приступов и их связи с другими областями головного мозга, что позволит минимизировать риск послеоперационного неврологического дефицита. Эти методы можно разделить на отдельные протоколы: 1) базовые, 2) расширенные, 3) инвазивные и 4) периоперационные. Некоторые обследования можно проводить амбулаторно, а некоторые требуют госпитализации.
ПРОТОКОЛЫ РАССЛЕДОВАНИЯ
1) Основной протокол расследования
Следующие процедуры являются стандартными тестами, используемыми для выявления источника эпилептической активности:
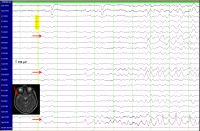
- Электроэнцефалограмма (ЭЭГ) это обследование, при котором регистрируется электрическая активность, производимая мозгом, и оно является основным обследованием у пациентов с эпилепсией.
- Видео ЭЭГ мониторинг представляет собой длительную ЭЭГ с видеозаписью. Точные сроки начала и характер припадка с изменениями на ЭЭГ очень важны для определения локализации припадка.
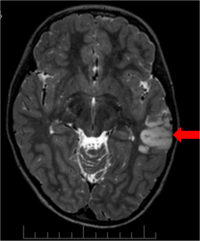
- Магнитно-резонансная томография (МРТ) является базовым обследованием, целью которого является выявление патологического очага (нарушения развития, опухоли, сосудистых аномалий и т. д.), ответственного за судороги. Есть очаговые причины, которые даже МРТ пока не в состоянии показать, но в нашем Мотоловском центре эпилепсии мы тоже можем выявить и оперировать такие очаги.
- Нейропсихологические тесты представляют собой набор методик для измерения навыков и памяти. Он используется для определения того, как эпилепсия изменяет функции различных отделов головного мозга.
2) Расширенный протокол расследования
Если результаты стандартных тестов не однозначны, мы используем следующие методы:
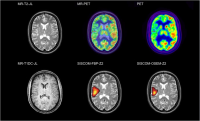 Позитронно-эмиссионная томография (ПЭТ) — это специализированный визуализирующий тест, определяющий метаболическую активность мозга. Он способен показать часть мозга, пораженную эпилептическим поражением.
Позитронно-эмиссионная томография (ПЭТ) — это специализированный визуализирующий тест, определяющий метаболическую активность мозга. Он способен показать часть мозга, пораженную эпилептическим поражением.- Однофотонная эмиссионная компьютерная томография (ОФЭКТ) это специализированное визуализирующее исследование, измеряющее поглощение вещества, введенного в вену пациента сразу после начала приступа. Даже это исследование способно показать часть мозга, пораженную эпилептическим очагом.
Чтобы осветить взаимосвязь эпилептического поражения с другими функциями мозга (такими как центры и пути движения импульса, речь, сенсорные функции и т. д.), мы используем:
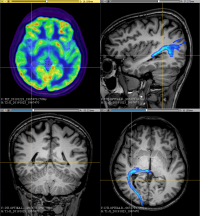 Функциональная МРТ (fMRI) и визуализация головного мозга (DTI) они позволяют нам идентифицировать и определять местонахождение мозговых центров и проводящих путей при выполнении различных простых задач (движение конечностей, чтение, слушание) при выполнении МРТ.
Функциональная МРТ (fMRI) и визуализация головного мозга (DTI) они позволяют нам идентифицировать и определять местонахождение мозговых центров и проводящих путей при выполнении различных простых задач (движение конечностей, чтение, слушание) при выполнении МРТ.- Тест вада используется для проверки функций речи и памяти пациента во время ицереброваскулярная диагностика (визуализация сосудов путем введения трубки через паховую артерию в сонную артерию и введения контрастного вещества). Во время обследования применяется вещество короткого действия, которое временно «усыпляет» часть мозга, при этом нейропсихолог также проверяет функции речи и памяти. Например, тест также подтверждает праворукость или леворукость, что является важной информацией, в каком полушарии находятся речевые функции.
3) Протокол инвазивного исследования
В определенных случаях для точного определения локализации эпилепсии и ее связи с работой головного мозга больному показано инвазивное обследование с помощью внутричерепной ЭЭГ:
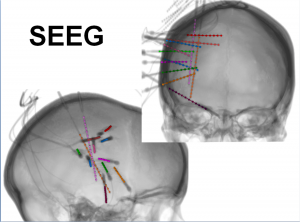 Введение внутричерепных глубоких электродов и С-ЭЭГ. Эти электроды имплантируются во время операции в нейрохирургическом кабинете под общей анестезией с использованием стереотаксической рамы, что обеспечивает высокую точность введения. Таким способом через отдельные отверстия вводят глубинные электроды, количество которых составляет от 10 до 20. После пробуждения больного в последующем регистрируют длительную (около 4-10 дней) ЭЭГ-активность и характер приступов с помощью S-EEG (стерео-ЭЭГ аналогична видео-ЭЭГ-мониторингу). Мы можем электрически проверять функции мозга через вставленные электроды. Если удается локализовать очаг эпилепсии, можно провести операцию через введенные электроды с помощью так называемой RFTA (радиочастотная термоабляция, см. ниже).
Введение внутричерепных глубоких электродов и С-ЭЭГ. Эти электроды имплантируются во время операции в нейрохирургическом кабинете под общей анестезией с использованием стереотаксической рамы, что обеспечивает высокую точность введения. Таким способом через отдельные отверстия вводят глубинные электроды, количество которых составляет от 10 до 20. После пробуждения больного в последующем регистрируют длительную (около 4-10 дней) ЭЭГ-активность и характер приступов с помощью S-EEG (стерео-ЭЭГ аналогична видео-ЭЭГ-мониторингу). Мы можем электрически проверять функции мозга через вставленные электроды. Если удается локализовать очаг эпилепсии, можно провести операцию через введенные электроды с помощью так называемой RFTA (радиочастотная термоабляция, см. ниже).- Введение внутричерепных поверхностных электродов аналогичен тесту с глубоким электродом. Отличие в том, что это делается не через отдельные отверстия, а размещаются контакты непосредственно на поверхности головного мозга при классическом хирургическом вскрытии черепа. После наблюдения следует сама операция с удалением эпилептического очага.
4) Интраоперационный протокол
Для уточнения локализации эпилептического очага, а также функционально важных областей головного мозга во время самой процедуры используются следующие методы:
 Нейронавигация - план операции (диапазон рабочей мощности, отображение некоторых функциональных структур) вычерчивается на магнитно-резонансных снимках и вводится в нейронавигационный прибор. Во время операции нейронавигационный прибор позволяет с помощью специального «указателя» напрямую отображать в этом навигационном плане любое место в мозгу, на которое указывает хирург.
Нейронавигация - план операции (диапазон рабочей мощности, отображение некоторых функциональных структур) вычерчивается на магнитно-резонансных снимках и вводится в нейронавигационный прибор. Во время операции нейронавигационный прибор позволяет с помощью специального «указателя» напрямую отображать в этом навигационном плане любое место в мозгу, на которое указывает хирург.- Электрокортикография (ЭКоГ) — метод ЭЭГ, позволяющий измерить эпилептическую активность во время операции, проверить и, возможно, изменить сам диапазон показателей.
- Интраоперационный мониторинг функций головного мозга представляет собой набор методов, позволяющих локализовать и контролировать мозговые центры и проводящие пути во время операции, чтобы свести к минимуму послеоперационный неврологический дефицит.
- Пробуждение краниотомии это единственный способ, которым мы можем контролировать речевые функции в периоперационном периоде. Во время операции пациента безболезненно будят и проверяют его речевые функции, чтобы точно определить и защитить их во время операции. В дальнейшем работоспособность сохраняется стандартной с повторным засыпанием.
ВИДЫ ЭПИЛЕПТОХУРГИЧЕСКОЙ ПРОИЗВОДСТВЕННОСТИ
Тип хирургического вмешательства во многом зависит от локализации поражения, из-за которого возникают припадки, и возраста пациента. Как было сказано выше, в нашем Центре эпилепсии мы проводим так называемые «индивидуальные» процедуры для каждого пациента. В настоящее время преобладают модификации следующих основных видов операций:
 Эпилептохирургическая резекция является наиболее распространенной эпилептохирургической процедурой, целью которой является удаление части мозговой ткани, ответственной за припадки. Это может быть аномалия, возникающая при развитии мозговой ткани, опухоли, сосудистых мальформаций и т. д. Целью процедуры является избавление пациента от судорог и в конечном итоге прекращение приема противосудорожных препаратов.
Эпилептохирургическая резекция является наиболее распространенной эпилептохирургической процедурой, целью которой является удаление части мозговой ткани, ответственной за припадки. Это может быть аномалия, возникающая при развитии мозговой ткани, опухоли, сосудистых мальформаций и т. д. Целью процедуры является избавление пациента от судорог и в конечном итоге прекращение приема противосудорожных препаратов.- Функциональная гемисферэктомия это упражнение, выполняемое на маленьких детях. Его цель — разорвать связь вызывающего припадки полушария с другими отделами нервной системы. Цель состоит в том, чтобы избавиться от припадков и улучшить нейропсихологическое развитие.
- Ваг-стимулятор (ВНС) это хирургическая процедура, при которой электрод к блуждающему нерву (n. vagus) в области шеи и генератор импульсов к подкожной клетчатке в области грудной клетки постоянно хирургическим путем вводятся пациенту. Импульсы направлены на нарушение аномальной активности мозга, вызывающей припадки, за счет снижения их частоты и тяжести.
 Глубокая стимуляция мозга (DBS) это процедура, при которой электрод постоянно вводится в мозг пациента, а генератор импульсов вводится в подкожную клетчатку в области грудной клетки. Импульсы направлены на нарушение аномальной активности мозга, вызывающей припадки, за счет снижения их частоты и тяжести.
Глубокая стимуляция мозга (DBS) это процедура, при которой электрод постоянно вводится в мозг пациента, а генератор импульсов вводится в подкожную клетчатку в области грудной клетки. Импульсы направлены на нарушение аномальной активности мозга, вызывающей припадки, за счет снижения их частоты и тяжести.
- Радиочастотная термоабляция (RFTA) является менее инвазивной хирургической процедурой, при которой очаг эпилепсии лечится от уже установленных глубоких мозговых электродов и с помощью радиочастотного тока (обычно таким образом можно воздействовать только на часть очага). Это диагностическая процедура, которая в некоторых случаях может даже лечить и значительно влиять на судороги. Этот метод был внедрен в Центре эпилепсии Мотол в 2017 году. К 2020 году было выполнено около 30 таких процедур. В Чешской Республике наш центр имеет самый большой опыт работы с данным видом исполнения.
РЕЗУЛЬТАТЫ ЭПИЛЕПТОХИРУРГИЧЕСКИХ ОПЕРАЦИЙ
Результаты операций различаются в зависимости от типа исполнения. При операциях, основной целью которых является полное устранение эпилепсии (резекционная эпилептохирургия), послеоперационное судорожное расстройство возникает у 70-80% больных. Если у пациента нет приступов в течение как минимум года, можно начать постепенную отмену противосудорожных препаратов. Однако этот процесс индивидуален, зависит от многих факторов. При операциях, при которых можно ожидать снижения частоты и тяжести припадков (ВНС, ДБС), значительный терапевтический эффект достигается при их уменьшении на 50 и более процентов.
РИСКИ ЭПИЛЕПТОХИРУРГИИ
Каждая область мозга имеет определенную функцию. Таким образом, риски варьируются в зависимости от места операции и типа операции. Благодаря сложному диагностическому процессу и целенаправленной стратегии самого выступления мы стараемся свести к минимуму риск любого неврологического дефицита.
Гидроцефалия
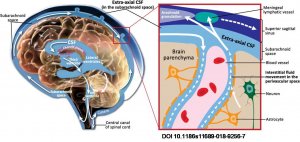
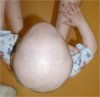
Гидроцефалия — это термин, используемый для описания избыточного накопления спинномозговой жидкости в желудочках. Избыток жидкости оказывает давление на ткань головного мозга и, таким образом, повреждает мозг с необратимыми последствиями.
функция
Спинномозговая жидкость берет начало в желудочках головного мозга, оттекает по ВБУ в спинномозговой канал и на поверхность головного мозга (так называемое субарахноидальное пространство), где всасывается в венозное русло. Желудочки содержат разное количество жидкости в зависимости от возраста. Общее количество меняется примерно 3 раза в сутки.
Причины гидроцефалии
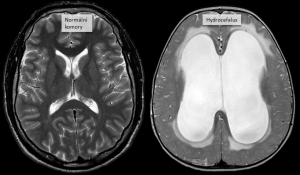 Гидроцефалия может быть вызвана одной или несколькими причинами. Традиционно делится на два вида:
Гидроцефалия может быть вызвана одной или несколькими причинами. Традиционно делится на два вида:
- Сообщающаяся гидроцефалия - вызванные чрезмерной выработкой или снижением всасывания жидкости, например, после кровотечения, воспаления, сосудистых мальформаций…
- Обструктивная гидроцефалия - вызванные блокировкой тока жидкости, например, опухолью, тромбом, кистой...
Нормотензивная гидроцефалия является специальной единицей. Встречается у пожилых людей.
Симптомы
Симптомы варьируются в зависимости от возраста.
- У младенцев симптомы могут быть малозаметными: чрезмерный рост окружности головы (измерение окружности головы проводится при регулярных осмотрах у педиатра), задержка психомоторного развития, задержка в развитии.
- Для малышей и школьников Помимо вышеперечисленного возможны тошнота и рвота, головные боли, чрезмерная сонливость.
- У подростков и взрослых преобладают головные боли, рвота, нечеткость зрения, двоение в глазах, нарушения походки и координации, нарушение концентрации внимания, недержание мочи и кала. Особым подразделением взрослых является так называемая нормотензивная гидроцефалия, характеризующаяся классической триадой симптомов: нарушением памяти, походкой и недержанием мочи.
Диагностика
Целью диагностики является визуализация желудочковой системы с помощью компьютерной томографии или магнитно-резонансной томографии. УЗИ можно использовать у младенцев.
Дополнительное обследование: осмотр глаз для выявления возможной заложенности носа; при нормотензивной гидроцефалии проводят так называемую ЛИТ - люмбальную инфузионную пробу, которая прогнозирует успех операции короткого замыкания
лечение
Лечение гидроцефалии только хирургическое. В основном возможны две операции - вентрикулостомия III. желудочков и введением вентрикулоперитонеального шунта.
- Вентрикулостомия III. камеры является искусственным созданием сообщения между желудочками и поверхностью головного мозга. В принципе спинномозговая жидкость течет по искусственно созданным коммуникациям и тут же всасывается в венозную систему. Эта операция подходит только в отдельных случаях, когда нам нужно «обойти» препятствие на мокрой дороге.
- V
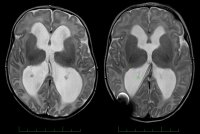 энтрикулоперитонеальное короткое замыкание представляет собой имплантат, состоящий из силиконовой трубки и клапана. Трубка хирургическим путем вводится в желудочек головного мозга. Вторая часть системы отводит жидкость через подкожную клетчатку в брюшную полость. Клапан расположен за ухом и регулирует проницаемость жидкости. В настоящее время внедряется подавляющее большинство так называемых программируемых шорт, которые можно регулировать с помощью магнита над кожей в соответствии с потребностями пациента. В исключительных случаях короткое замыкание нельзя вводить в брюшную полость. В этом случае может быть введено короткое замыкание в венозную систему, конкретно в верхнюю полую вену, тогда это вентрикулоатриальное короткое замыкание. Иногда может также вводиться люмбоперитонеальное короткое замыкание. Это соединение позвоночного канала с брюшной полостью.
энтрикулоперитонеальное короткое замыкание представляет собой имплантат, состоящий из силиконовой трубки и клапана. Трубка хирургическим путем вводится в желудочек головного мозга. Вторая часть системы отводит жидкость через подкожную клетчатку в брюшную полость. Клапан расположен за ухом и регулирует проницаемость жидкости. В настоящее время внедряется подавляющее большинство так называемых программируемых шорт, которые можно регулировать с помощью магнита над кожей в соответствии с потребностями пациента. В исключительных случаях короткое замыкание нельзя вводить в брюшную полость. В этом случае может быть введено короткое замыкание в венозную систему, конкретно в верхнюю полую вену, тогда это вентрикулоатриальное короткое замыкание. Иногда может также вводиться люмбоперитонеальное короткое замыкание. Это соединение позвоночного канала с брюшной полостью.
Хирургия позвоночника
Хирургия позвоночника занимается хирургическим лечением заболеваний позвоночника и нервных структур, связанных с позвоночником. В основном это дегенеративные заболевания позвоночника, а также рак, травмы и инфекции.
Трудности с дегенеративными заболеваниями позвоночника являются одним из наиболее частых заболеваний, с которыми сталкиваются врачи общей практики, и одной из наиболее частых причин нетрудоспособности пациентов трудоспособного возраста. Эти проблемы обычно хорошо поддаются консервативному лечению — анальгетикам, противовоспалительным препаратам, лечебной физкультуре и физиотерапии — реабилитации.
Хирургия позвоночника является методом выбора, если консервативное лечение боли не приносит существенного эффекта или усугубляются проблемы пациента, или уже имеется нарушение чувствительности или движения конечностей. Эти симптомы могут быть вызваны угнетением нервных структур. Это происходит при дегенеративных заболеваниях позвоночника по разным причинам, прежде всего:
 Пролапс межпозвонкового диска (грыжа диска) - создается проталкиванием средней желеобразной части диска через трещину в фиброзном кольце и последующим ее давлением на спинной мозг или спинномозговой нерв в позвоночном канале, с отрицательным влиянием на нервные функции.
Пролапс межпозвонкового диска (грыжа диска) - создается проталкиванием средней желеобразной части диска через трещину в фиброзном кольце и последующим ее давлением на спинной мозг или спинномозговой нерв в позвоночном канале, с отрицательным влиянием на нервные функции.- За счет сокращения костных структур и связок - остеохондроз, при котором костные разрастания и опухшие связки сужают позвоночный канал (так называемый спинальный стеноз) или выходы спинномозговых нервов (так называемый фораминостеноз). Также может быть патологическое смещение позвонков относительно друг друга (так называемый спондилолистез) — эти изменения также приводят к угнетению нервных структур.
- Нестабильность позвоночника и патологическое смещение позвонков - это взаимное патологическое смещение позвонков относительно друг друга (так называемый спондилолистез) - эти изменения также приводят к угнетению нервных структур, которое может увеличиваться как при нагрузке, так и в покое.
Почему происходит дегенерация позвоночника?
Дегенеративное повреждение спинного мозга является результатом постепенного износа позвоночника, как и любого другого органа, связанного со старением. Костные структуры и связки с возрастом утолщаются, позвонки смещаются друг относительно друга, а диски со временем становятся менее гибкими и более подвержены повреждениям даже при относительно небольшой физической нагрузке. Подъем более тяжелого груза или скольжение могут быть прямой причиной пролапса в местности дегенеративной пластинки. Факторами, влияющими на дегенерацию, являются, в частности: лишний вес, тяжелая физическая работа, наследственная предрасположенность и курение.
Дегенеративные заболевания позвоночника в основном поражают два наиболее загруженных отдела позвоночника:
- Нижний шейный отдел позвоночника
- Нижний поясничный отдел позвоночника и его переход в крестцовый отдел
Как влияет дегенеративное заболевание позвоночника?
Симптомы зависят от того, где расположен дегенеративный процесс и давит ли он на нервные структуры. Боль в спине очень распространена при различных способах усиления боли в верхних или нижних конечностях. Чаще проблема проявляется более интенсивно с одной стороны, чем симметрично с обеих конечностей.
- Боль в пораженном отделе позвоночника
- Боль в верхней или нижней конечности - заболевание в поясничном отделе позвоночника проявляется болями в ягодицах, бедрах, икрах или стопах. Травма шейного отдела позвоночника обычно приводит к боли в плече или руке. Эта боль усиливается при кашле, чихании или смене положения.
- Онемение или покалывание - помимо боли у людей часто возникает онемение или покалывание в верхних или нижних конечностях.
- Мышечная слабость - мышцы, которые иннервируются пораженными нервами, имеют тенденцию к ослаблению. Это может привести к падению или ограничению функции конечности и в долгосрочной перспективе может привести к атрофии мышц и последующему необратимому нарушению подвижности конечности.
- Нарушения ходьбы и проблемы с равновесием
- синдром Кауди - при большом пролапсе диска в поясничном отделе угнетаются все нервные корешки в позвоночном канале с параличом нижних конечностей, невозможностью мочеиспускания и нечувствительностью интимных частей. Внимание! Это условие требует срочная операция!
Как исследуют дегенеративное заболевание позвоночника?
Для постановки правильного диагноза используется комплекс следующих тестов:
- Клиническое обследование - Специально исследуются мышечная сила, чувствительность, рефлексы и походка. Важен также анамнез, как долго длится проблема, зависит ли она от физической нагрузки, различных видов обезболивающих позиций и т.д.
- Визуальное обследование:
- Рентгенологическое исследование с функциональными изображениями (вперед, наклон) показывает положение позвоночника, смещение позвонков и нестабильность. Он также может выявить другие причины проблем, такие как инфекции, опухоли или переломы позвонков. Даже так называемый обычный рентген важен и необходим для постановки диагноза!
- Магнитно-резонансная томография (МРТ) На сегодняшний день это идеальный тест для определения типа заболевания позвоночника. Он показывает выпячивание дисков, сужение позвоночного канала и пораженные нервы. Он не подвергается воздействию радиации. Сегодня (за редким исключением) стандартное предоперационное обследование.
- Компьютерная томография (КТ) является преимуществом при оценке костных изменений и, следовательно, процессов, которые больше всего влияют на костные структуры - переломов и опухолей. Он быстрее доступен и может использоваться подавляющим большинством пациентов.
- Рентгенография и КТ-миелограмма используется только в том случае, если пациент не может пройти МРТ. На спинномозговой канал наносится контрастное вещество, и последующая патология может быть лучше обнаружена при последующей визуализации. Сегодня она в основном полностью заменена МРТ.
- Электрофизиологическое исследование
Для исследования функциональности нервных структур используются различные электрофизиологические методы.Проведение исследований Исследование нервной проводимости (NCS) измеряет электрические нервные импульсы через электроды, размещенные на коже.- Электромиография (ЭМГ) - оценивается их электрическая активность с помощью электродов, помещенных в разные мышцы.
- Моторно-вызванные потенциалы (МВП) - контролирует целостность пирамидного пути (пути подвижности конечностей) с помощью магнитной стимуляции в области головы с определением активности мышц конечностей. В случае его повреждения можно определить, где произошло повреждение.
- Соматосенсорные вызванные потенциалы (ССВП) - Мы следим за целостностью соматосенсорного пути (пути, ведущей к конечностям), стимулируя область конечностей путем сенсорной активности в области головы.
Как лечить дегенеративное заболевание позвоночника?
В зависимости от серьезности проблемы и ее продолжительности применяются различные процедуры. В лечении принимает участие ряд специалистов, в первую очередь врачи общей практики, неврологи, физиотерапевты, интервенционные радиологи и спинальные хирурги.
- Консервативное лечение:
- режимные мероприятия с избеганием действий, вызывающих боль, снижение массы тела
- обезболивающие, противовоспалительные (парацетамол, ибупрофен, диклофенак, ...), миорелаксанты (миорелаксанты), препараты, влияющие на невропатическую боль (прегабалин, габапентин) или антидепрессанты (трициклические антидепрессанты)
- лечебная физкультура и физиотерапия - реабилитация
- кортикоиды, опиоиды и инфузионная терапия
- Полуинвазивная терапия:
 Перирадикулярная терапия под контролем КТ (КТ ПРТ) процедура, при которой игла вводится под контролем КТ в болезненный нервный корешок с последующим применением местного анестетика и кортикостероидов.
Перирадикулярная терапия под контролем КТ (КТ ПРТ) процедура, при которой игла вводится под контролем КТ в болезненный нервный корешок с последующим применением местного анестетика и кортикостероидов.- каудальный блок (KB) это процедура, при которой местный анестетик и кортикостероид наносятся на спинномозговой канал в области копчика с визуальным контролем или без такового.
- крестцово-подвздошная блокада (SIB) это процедура, при которой местный анестетик и кортикостероид наносятся на крестцово-подвздошный сустав или вокруг него под визуальным контролем или без такового.
- Блокада фасеточных суставов под контролем КТ процедура, при которой игла вводится под контролем КТ в пораженный задний сустав позвоночника, если он является источником боли.
- Хирургическое лечение
Лишь небольшой части пациентов с дегенеративными заболеваниями позвоночника в конечном итоге показана нейрохирургия. Например. у больных с диагнозом грыжа межпозвонкового диска она составляет около 10%. Это в том случае, если через 6 недель - 3 месяца адекватного консервативного лечения проблема не стихает, возникает внезапное сильное ослабление мышечной силы или развиваются симптомы каудального хвоста (см. выше). Операции на позвоночнике считаются полностью установленной и безопасной процедурой. Однако, как и любая другая операция, они сопряжены с риском осложнений, таких как кровотечение, инфекция, утечка спинномозговой жидкости, повреждение кровеносных сосудов, нервов или других структур внутри и вокруг позвоночника.
Различные виды операций на позвоночнике включают в себя:
- Декомпрессионные операции:
- Дискэктомия удаление выступающей части межпозвонкового диска с целью расслабления спинномозгового нерва. Наиболее часто используемый хирургический доступ — задняя часть поясничного отдела позвоночника и передняя часть шейного отдела позвоночника.
- ламинэктомия Удаление задних дужек позвонков. Затем расширение позвоночного канала расслабляет нервные структуры (спинной мозг и нервные корешки).
- Фораминотомия представляет собой целенаправленное высвобождение спинномозгового корешка в месте его выхода из позвоночного канала.
- Инструментальные выступления:
- Слияние и внутренняя фиксация представляет собой постоянное соединение двух или более позвонков. Этот вид так называемой стабилизационной операции используется для устранения болезненных движений между позвонками, возникающих из-за дегенерации или повреждения диска. Нервные структуры также расслабляются во время процедуры.Замена поврежденного межпозвонкового диска искусственным диском (эндопротезирование) — менее часто выполняемый вид операции, подходящий только для небольшой группы больных, отвечающих строгим критериям показаний. Преимуществом этого метода является сохранение импульса в оперируемом сегменте.
При операциях на позвоночнике мы можем выбирать различные пути хирургического решения. Каждый подход имеет определенные преимущества и недостатки, и если мы выбираем этот подход, мы считаем его лучшим для пациента. Долгосрочные результаты, независимо от подхода, одинаковы:
- Открытый доступ это способ добиться превосходной четкости анатомических условий за счет большей травмы мягких тканей. Это стандартная операционная процедура.
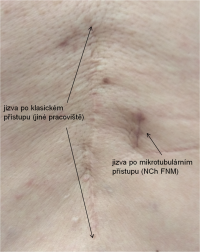 Минимально инвазивная хирургия позвоночника (MISS) представляет собой набор практик, направленных на минимизацию инвалидности
Минимально инвазивная хирургия позвоночника (MISS) представляет собой набор практик, направленных на минимизацию инвалидности 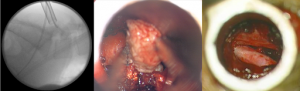 окружающие здоровые ткани с помощью используемого хирургического доступа. Сама цель оперативных вмешательств, т.е. снятие сдавления нервных структур или введение инструментов (клеток, винтов, стержней) и выполнение спондилодеза позвоночника, та же, что и при открытых операциях. Однако у пациентов после этих операций отмечается меньшая послеоперационная боль и более быстрое заживление операционной раны, а значит, более быстрое выздоровление и возвращение к нормальной жизнедеятельности. Однако, с одной стороны, эти подходы предъявляют более высокие требования к опыту хирурга, а также требуют специального оборудования рабочего места. Высококачественные усилители рентгеновского излучения, периоперационная КТ или спинальная навигация используются для точного нацеливания на хирургическую процедуру. Наше отделение занимается разработкой методов малоинвазивной хирургии позвоночника (MISS) как одно из первых в Чешской Республике с 2004 года.
окружающие здоровые ткани с помощью используемого хирургического доступа. Сама цель оперативных вмешательств, т.е. снятие сдавления нервных структур или введение инструментов (клеток, винтов, стержней) и выполнение спондилодеза позвоночника, та же, что и при открытых операциях. Однако у пациентов после этих операций отмечается меньшая послеоперационная боль и более быстрое заживление операционной раны, а значит, более быстрое выздоровление и возвращение к нормальной жизнедеятельности. Однако, с одной стороны, эти подходы предъявляют более высокие требования к опыту хирурга, а также требуют специального оборудования рабочего места. Высококачественные усилители рентгеновского излучения, периоперационная КТ или спинальная навигация используются для точного нацеливания на хирургическую процедуру. Наше отделение занимается разработкой методов малоинвазивной хирургии позвоночника (MISS) как одно из первых в Чешской Республике с 2004 года.
Как происходит госпитализация по умолчанию?
Мы указываем пациентов чаще всего из нашей Нейрохирургической поликлиники при университетской больнице Мотол (узел «А», 3-й этаж), часть пациентов назначают со специальных многопрофильных семинаров или, по предварительной записи, непосредственно из сотрудничающих отделений других больниц. Для пациентов, которым показана плановая операция, мы требуем полного внутреннего предоперационного обследования, которое обычно проводит врач общей практики, у которого пациент состоит на учете. Мы принимаем пациентов на госпитализацию за день до плановой операции. В день поступления мы проверим внутреннее предоперационное обследование и проведем предоперационную консультацию анестезиолога. На следующий день после поступления мы проводим плановую операцию под наркозом, чаще всего в положении больного на животе при операциях на поясничном отделе позвоночника и в положении больного на спине при операциях на шейном отделе позвоночника. В первые послеоперационные сутки больной обычно уже мобилизован с постели и проходит специфическую послеоперационную реабилитацию. После некоторых видов операций необходимо ношение поясничного корсета или шейного воротника (4-6 недель). В зависимости от объема операции и клинического состояния пациента в последующем выписывают на домашний уход на 3-5-й послеоперационный день с точным планом реабилитации и после базовых упражнений физиотерапевта. Через 4-6 недель после операции проводится амбулаторное обследование, при необходимости с добавлением контрольного рентгенологического исследования и последующей рекомендацией для реабилитации в скате под руководством физиотерапевта. , либо с рекомендацией на санаторно-курортное лечение. У больных с хорошим послеоперационным клиническим течением также возможно быстрое возвращение к нормальной жизнедеятельности, в том числе к трудовой деятельности больного - это зависит в основном от выполняемой профессии.
Что можно ожидать от операции?
Правильно показанная и своевременная операция по поводу дегенеративных заболеваний позвоночника приводит к значительной ремиссии исходных проблем у подавляющего большинства пациентов. В частности, облегчение боли в конечностях значительно, боль в спине, как правило, менее выражена. Важным условием хорошего результата является правильное сотрудничество больного после операции, необходимо корректировать образ жизни, образ жизни, занятия спортом, согласно рекомендациям проходить реабилитацию, избегать рискованных занятий, экстремальных физических нагрузок и т.д. не является абсолютным лечением само по себе или, по крайней мере, устранением причин, которые привели к проблеме. При соблюдении соответствующих рекомендаций пациент с высокой вероятностью сохранит хорошее физическое состояние после операции на позвоночнике, включая нормальные физические нагрузки, занятия спортом и продолжение прежней трудовой деятельности.
Хирургия периферических нервов
Хирургия периферических нервов — раздел нейрохирургии, занимающийся хирургическим лечением патологий периферических нервов (периферических невропатий), особенно синдромов сужения, повреждений и опухолей периферических нервов.
Периферический нерв является связующим звеном между центральной нервной системой (ЦНС — головной и спинной мозг) и другими частями тела. Эти нервы несут информацию от тела (осязание, боль, тепло, холод, запах, вкус), которую мозг затем оценивает и через нервы затем дает инструкции, с помощью которых мы можем выполнять различные действия — ходить, говорить, глотать и т. д. сам нерв состоит из волокон, проводящих нервные импульсы, и из оболочек, защищающих нервные волокна как очень хрупкие структуры.
Как проявляется поражение периферических нервов?
Поражение периферических нервов вызывает симптомы, тяжесть которых (легкая, умеренная, тяжелая инвалидность) и влияние на повседневную деятельность зависят от характера, тяжести и локализации инвалидности, а также от структуры самого нерва. Могут быть затронуты:
- Двигательные волокна/нервы они контролируют мышцы, контролируемые волей, и такие действия, как ходьба, разговор, удерживание и работа с предметами. Повреждение вызывает мышечную слабость, судороги и подергивания мышц.
- Чувствительные волокна/нервы они передают информацию о прикосновении, температуре и боли. Их повреждение вызывает онемение или покалывание в различных частях тела, в основном в руках или ногах. Помимо нарушений чувствительности, возникают также проблемы с восприятием боли, температуры или равновесия.
- Вегетативные волокна/нервы регулируют деятельность внутренних органов (сердца, легких и пищеварительного тракта) и кожи (потоотделение, кровообращение).
- Смешанные периферические нервы. Поскольку большинство периферических нервов содержат как двигательные, так и чувствительные и вегетативные волокна, их поражение проявляется сочетанием вышеперечисленных симптомов.
Каковы наиболее частые причины нейрохирургически излечимых периферических невропатий?
Наиболее распространенными заболеваниями периферических нервов, с которыми мы сталкиваемся на своем рабочем месте, являются синдромы сужения (компрессионный – вызванный угнетением периферических нервов), травмы и опухоли периферических нервов. Особую главу составляют диагностические биопсии икроножного нерва и реанимационные мероприятия.
Синдромы сужения возникают из-за угнетения нервов в типичных местах. Возникает компрессия срединного нерва в области запястья. запястный синдром туннельный, за счет угнетения локтевого нерва в области локтя повторно синдром локтевой борозды. Травмы нижних конечностей встречаются реже. Создается давление на чувствительный нерв передней поверхности бедра. парестетическая мералгия, повторным нажатием на икроножный нерв во внутренней области лодыжки тарзальный туннельный синдром. Синдромы пролива редки и в других местах.
Синдром карпального тунелу
Этот наиболее распространенный синдром сужения проявляется характерен ночной панцирь большого, указательного и среднего пальцев с постепенным нарастанием симптомов, частыми ночными пробуждениями с стуком пораженной руки. Позже проблема возникает днем, наблюдается потеря чувствительности при выпадении предметов из рук. Это возникает вследствие угнетения медиального нерва в области запястного канала, представляющего собой узкий переход в области лучезапястного сустава, который образован костями запястья и связкой, перекрывающей этот тоннель. Причины его происхождение разнообразно, часто нет единой причины, развитию заболевания обычно способствует сочетание факторов риска:
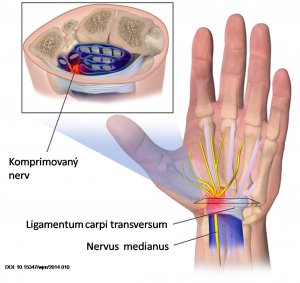 Анатомические условия - врожденно более узкий канал запястья (женщины), переломы запястья, воспалительные изменения (ревматоидный артрит), отек (гормональное лечение, беременность)
Анатомические условия - врожденно более узкий канал запястья (женщины), переломы запястья, воспалительные изменения (ревматоидный артрит), отек (гормональное лечение, беременность)- Повышенная уязвимость нервов, при метаболических заболеваниях, т.е. сахарный диабет
- Перегрузка запястья - работа с вибромашинами или многократное длительное сгибание запястья, работа с компьютерной мышью и т. д.
Обычно достаточно поставить правильный диагноз. анамнез с описанием типичных симптомов и объективным обследованием в неврологической, а затем нейрохирургической поликлинике с подтверждением электрофизиология:
- Клиническое обследование - включает анамнестическое описание типичных симптомов и прицельное исследование чувствительности, мышечной силы и провокационных раздражителей.
- Электрофизиологическое исследование
Для подтверждения инвалидности и определения степени ее тяжести применяют электрофизиологические методы:- Проведение исследований Исследование нервной проводимости (NCS) измеряет электрические нервные импульсы через электроды, размещенные на коже.
- Электромиография (ЭМГ) - оценивается их электрическая активность с помощью электродов, помещенных в разные мышцы.
- Визуальное обследование - в исключительных случаях, когда изменение анатомических условий возникает на почве посттравматических или поствоспалительных изменений, необходимо добавить Рентген, магнитно-резонансная томография (МРТ), УЗИ (УЗИ) или компьютерная томография (КТ) пораженные участки.
лечение Угнетение срединного нерва в области лучезапястного сустава – синдром запястного канала – консервативно при легкой инвалидности. Если симптомы выражены или не поддаются консервативному лечению, показано хирургическое лечение. Только правильное лечение является предпосылкой исчезновения или, по крайней мере, облегчения симптомов и восстановления функции запястья и кисти. Если этого не произойдет вовремя, возможно, что изменения в структуре нерва вызовут необратимое нарушение без возможности улучшения симптомов или функции нерва с помощью какого-либо лечения.
- Консервативное лечение состоит из мер по снижению нагрузки на запястья и кисти путем улучшения осанки и эргономики набора текста или использования компьютерной мыши, избегания симптоматических действий, поддержания рук в тепле и коротких перерывов во время пробуждения. Безусловно, возможно лечение заболеваний, способствующих развитию синдрома запястного канала – компенсация сахарного диабета или ревматоидного артрита. В случае, если режимные мероприятия недостаточно эффективны, временно помогают следующие процедуры. Эти процедуры помогают временно, не устраняют причину и особенно подходят, если основная причина (например, беременность) со временем исчезает:
- Ночное шинирование запястья
- Нестероидные противовоспалительные препараты
- Кортикоиды Opico для запястья
- Хирургическое лечение Кистевой туннель заключается в устранении сдавления срединного нерва путем рассечения связки, соединяющей запястный туннель.
Операция может быть выполнена двумя способами:- Эндоскопически, при котором поперечная связка пересекается под эндоскопическим контролем из одного или двух разрезов доступа.
- Открыто, при котором нерв высвобождается из небольшого разреза под непосредственным визуальным контролем.
На нашем рабочем месте мы в настоящее время предпочитаем открытый доступ, который позволяет достичь очень хороших результатов с минимальными послеоперационными осложнениями. Процедура проводится амбулаторно, в операционной. Под местной анестезией мы разрезаем поперечную связку из короткого разреза и таким образом расслабляем пораженный нерв. После ушивания раны и стерильного покрытия больной отправляется домой. Мы проводим процедуры один раз в неделю в пятницу, затем осмотр раны в следующий вторник, а затем еженедельный осмотр со снятием швов. С помощью этой методики мы достигаем отличных долгосрочных результатов с минимумом осложнений. К ним относятся: неполная релаксация нерва, образование рубцов при рецидивирующем заболевании, раневые инфекции или повреждения нервов и сосудов. Легкая боль в запястье или нервная чувствительность при сжатии руки являются естественным следствием характера упражнения и носят временный характер. Внутреннее заживление занимает несколько месяцев, даже если кожа заживает за несколько недель. Возврата к нормальной деятельности можно ожидать сразу после заживления раны. Возвращение к рабочему процессу зависит в основном от профессиональной классификации – от 2 недель до 3 месяцев после операции.
Синдром локтевой борозды
Синдром локтевой борозды является вторым по распространенности синдромом сужения, вызванным сдавлением локтевого нерва в области локтя (так называемое небо). Проявляется болью, иррадиирующей по внутреннему краю предплечий безымянного пальца и мизинца со снижением чувствительности в этой области. О поздней и тяжелой инвалидности, требующей раннего оперативного лечения, но уже с неоднозначным эффектом, свидетельствуют схваткообразная неспособность, слабость мелких мышц кисти и фиксированное сгибание мизинца и безымянного пальца. Причины, методы диагностики (клиника, ЭМГ, томография) и лечебные мероприятия (режимные мероприятия, брюшной пресс, операции - эндоскопически или открыто) практически идентичны синдрому запястного канала с акцентом на снятие давления локтевого сустава в положении сидя и перегрузки мышц при вращении в локтевого сустава при проведении режимных мероприятий и дифференциация теннисного локтя от ортопедического диагноза при диагностическом процессе.
На нашем рабочем месте мы расслабляем локтевой нерв в области локтя во время кратковременных госпитализаций, соблазнительной (подмышечной блокады) или общей анестезии. Из короткого разреза в области внутренней стороны локтя освобождаем нерв целиком. При необходимости иногда важно изменить положение нерва (транспозиция нерва). Рана ушивается и закрывается. На следующий день больной обычно выезжает на домашний уход, швы снимают на 10-12-й послеоперационный день.
Опухоли периферических нервов встречаются относительно редко. Их причина обычно неизвестна, некоторые возникают при наследственных синдромах (например, нейрофиброматоз 1 и 2 - NF1 и NF2). Обычно это доброкачественные опухоли, но они могут привести к значительному повреждению нерва с потерей функции. Они поражают как черепно-мозговые нервы, так и спинномозговые нервы. Поражение периферических нервов опухолью может быть вызвано опухолями, вырастающими из нерва (интраневральные опухоли - чаще всего лебедь, нейрофиброма, редко периневринома) или давлением опухолей, растущих из окружающих тканей с давлением на нерв (экстраневральные опухоли - чаще всего lipom из жировой ткани и киста ганглия - от сустава).
Диагноз Опухоль периферического нерва с предложением о дальнейших действиях определяется на основании следующих обследований:
- Клиническое обследование - включает анамнестическое описание симптомов и объективную находку при целенаправленном медицинском осмотре (припухлость по ходу нерва, боль, покалывание, снижение чувствительности или мышечная слабость).
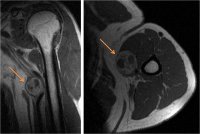 Визуальное обследование - Для уточнения характера опухоли, определения степени поражения нервов и отношения к окружающим структурам необходимо выполнение некоторых методов визуализации - магнитно-резонансной томографии (МРТ), УЗИ (УЗИ) или компьютерной томографии (КТ). ).
Визуальное обследование - Для уточнения характера опухоли, определения степени поражения нервов и отношения к окружающим структурам необходимо выполнение некоторых методов визуализации - магнитно-резонансной томографии (МРТ), УЗИ (УЗИ) или компьютерной томографии (КТ). ).- Электрофизиологическое исследование
Электрофизиологические методы используются для подтверждения нервного расстройства и определения его тяжести:- Проведение исследований Исследование нервной проводимости (NCS) измеряет электрические нервные импульсы через электроды, размещенные на коже.
- Электромиография (ЭМГ) - оценивается их электрическая активность с помощью электродов, помещенных в разные мышцы.
Гистологическое исследование опухоли, является обязательным условием для постановки окончательного диагноза типа опухоли периферического нерва. Образцы исследуют после биопсии или удаления опухоли.
Целью нейрохирургического лечения опухолей периферических нервов является получение образца для гистологического исследования и, по возможности, полное удаление опухоли с сохранением непрерывности нерва, что создает предпосылку для восстановления его нарушенной функции. Важной предпосылкой для достижения этой цели является (обычное на нашем рабочем месте) использование микроскопического или экзоскопического контроля во время процедуры, периоперационный нейрофизиологический мониторинг и качественная послеоперационная нейрореабилитация. Если опухоль прорастает через весь нерв и функциональные волокна не сохраняются, после удаления опухоли продолжают реконструктивный этап операции с непосредственным ушиванием культей нерва, применением нервных трансплантатов или реанимацией (см. ниже).
Повреждения периферических нервов встречаются относительно часто. В этой области наша клиника тесно сотрудничает с травматологией ортопедических клиник FNM. Поражение периферических нервов происходит в результате прямое повреждение нерва при открытых травмах острым предметом (или осколком перелома, или ятрогенно - во время процедуры по другому показанию) с частичным или полным разрывом нерва и окружающих структур, или косвенно при закрытых тракционных травмах, когда нерв структурно цельный, но его функция нарушена. Отсюда другой стратегии лечения:
- При непрямом поражении выбирается консервативная методика с нейрореабилитацией (включая электростимуляцию) и другим длительным (месяцы) клинико-электрофизиологическим мониторингом (ЭМГ и НКС, см. выше) с предположением о постепенном восстановлении функции нерва. Если это не так, больному показана отсроченная хирургическая ревизия - чаще всего высвобождение нерва, микрохирургическое удаление пораженной части, реконструкция нервным трансплантатом и другая интенсивная нейрореабилитация с электростимуляцией.
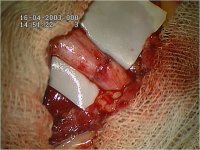 При прямом поражении основная цель - раннее восстановление непрерывности нерва путем непосредственного сшивания пораженного нерва или использования трансплантата нерва. Необходимым условием восстановления функции нерва является раннее лечение, микрохирургическое вмешательство под микроскопическим или экзоскопическим контролем и последующая интенсивная нейрореабилитация, включающая электростимуляцию. После операции проводятся повторные клинические и электрофизиологические исследования (ЭМГ и НКС, см. выше) с контролем постепенного восстановления функции пораженного нерва. Функции пораженных нервов восстанавливаются в течение длительного времени - месяцев после травмы.
При прямом поражении основная цель - раннее восстановление непрерывности нерва путем непосредственного сшивания пораженного нерва или использования трансплантата нерва. Необходимым условием восстановления функции нерва является раннее лечение, микрохирургическое вмешательство под микроскопическим или экзоскопическим контролем и последующая интенсивная нейрореабилитация, включающая электростимуляцию. После операции проводятся повторные клинические и электрофизиологические исследования (ЭМГ и НКС, см. выше) с контролем постепенного восстановления функции пораженного нерва. Функции пораженных нервов восстанавливаются в течение длительного времени - месяцев после травмы.
Если периферическая нервная система поражена характером прогрессирующей периферической невропатии, в некоторых случаях необходимо взять образец периферического нерва для постановки правильного диагноза, а затем определить соответствующую лечебную тактику. Операция проходит амбулаторно, под местной анестезией, когда часть чувствительного нерва - икроножного нерва - удаляют из короткого разреза позади наружной лодыжки с последующей потерей чувствительности на небольшом участке голени. внешний супинатор. Дальнейшее лечение затем определяется на основании результатов гистологического исследования в направляющем неврологическом отделении или Институте ревматологии Главного госпиталя.
В случае необратимого нарушения функции периферических нервов они представляют собой альтернативу, позволяющую восстановить эту функцию путем реанимации. Эти процедуры применяются в основном для восстановления функции паретического (парализованного) лица с применением пассивных и динамических штор как у взрослых пациентов, так и у детей с синдромом Меби. Эта программа нашей клиники уникальна для Чешской Республики и проводится в сотрудничестве с пластическими хирургами Хирургической клиники 2-го медицинского факультета Карлова университета и Национального госпиталя.
Черепно-мозговая травма
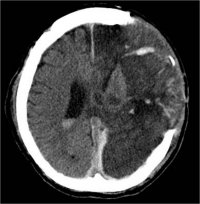
Термин черепно-мозговая травма (ЧМТ) охватывает все повреждения мягких тканей черепа, черепа и особенно головного мозга. Спектр травм очень широк – от обычной «выпуклости» до тяжелой черепно-мозговой травмы с необратимыми последствиями или летальным исходом. Мы различаем так называемые первичная травма головного мозга, которую мы можем представить как ту самую «рану», которую получает мозг в момент травмы. Эта история необратимый и перестает быть терапевтически неконтролируемым. Единственная область, в которую мы можем вмешаться, — это профилактика — последовательное использование средств защиты (шлемы в спорте и т. д.). Наоборот, так называемая вторичная травма головного мозга она возникает в результате повышения внутричерепного давления, часто в результате повреждения первичных или других механизмов, действующих при самой травме (например, кровопотери или нарушения оксигенации крови). По мере повышения давления внутри черепа ухудшается кровоснабжение головного мозга, что в конечном итоге может привести к гибели целых его частей, не затронутых травмой. Терапевтические усилия направлены прежде всего на этот путь.
Наиболее частыми причинами КСТ являются дорожно-транспортные происшествия и различные виды падений, например, с лестницы. Необычными травмами являются спортивные и производственные несчастные случаи или травмы после физического насилия. Некоторые травмы обильно кровоточат из поврежденной кожи и не такие серьезные. Наоборот, некоторые травмы выглядят легкими, но очень опасны, особенно у больных, принимающих антикоагулянты – Варфарин, Прадакса, Анопирин и др. Очень опасны падения с высоты более 1 метра или 5 ступенек, наезд пешеходов на автомобиль, автомобильные аварии. на большой скорости и упасть на велосипеде без шлема. Пациенты с черепно-мозговой травмой сначала осматриваются в отделении неотложной помощи многопрофильной бригадой – нейрохирургом, травматологом, неврологом, рентгенологом и реаниматологом. Базовым визуализирующим обследованием у этих больных является компьютерная томография (КТ), которая показывает возможные переломы черепа, кровоизлияния в мозг или ушибы головного мозга - ушибы. Он также позволяет диагностировать любые другие травмы (например, позвоночника, грудной клетки, живота или конечностей). Дальнейший уход зависит от веса КСТ. Некоторые травмы (см. ниже) требуют срочного хирургического вмешательства, в других случаях мы действуем консервативно и наблюдаем за пациентом, проверяя клиническое состояние и КТ. Если пациента погружают в «искусственный сон», мы контролируем внутричерепное давление и другие параметры специальным датчиком. При ухудшении состояния иногда необходимо хирургическое вмешательство и предотвращение дальнейшей инвалидности.
Примеры КСТ
Помимо патофизиологического деления на первичные и вторичные, травмы головного мозга по степени поражения можно разделить на локальные и диффузные.
- Местный (очаговый)
- Эпидуральная гематома имеется кровотечение между черепом и твердой мозговой оболочкой. Чаще всего это вызвано повреждением средней мозговой оболочки или переломом черепа. При раннем хирургическом вмешательстве прогноз относительно благоприятный, мозг только угнетается и вообще не должен травмироваться.
- Субдуральная гематома почти всегда определяем наличие крови на поверхности головного мозга, под твердой мозговой оболочкой и ее компонентов:
- Ушиб головного мозга, то есть место ушиба головного мозга. Субдуральная гематома и присутствующие при ней ушибы неизбежно связаны с повреждением головного мозга и, следовательно, с неврологическими нарушениями.
- Диффузный (глобальный)
- Диффузное повреждение аксонов (ДАП) представляет собой множественное микроскопическое травматическое повреждение клеток головного мозга, особенно их передающих нервных волокон.
- Диффузное заболевание сосудов представляет собой множественное микроскопическое травматическое поражение сосудов головного мозга.
Лечение травм головного мозга
- Консервативное лечение - Больных с черепно-мозговыми травмами, не требующими немедленной операции, госпитализируют в отделение интенсивной терапии, дают лекарства для уменьшения отека мозга, лекарства для защиты от эпилептических припадков и, возможно, антибиотики при инфекционных осложнениях. Обезболивающее — это само собой разумеющееся. Еще одним приоритетом является нормализация свертываемости крови и внутренней среды. Во время госпитализации мы наблюдаем за неврологическим статусом пациентов, проводим контрольные томографические исследования, особенно КТ и МРТ. Если, несмотря на максимальные терапевтические усилия, клиническое состояние или результаты КТ ухудшаются, остается только хирургическое вмешательство.
- Оперативное решение KCT стремится:
- Устраните обширное кровотечение и лечите его источник (например, лечите повреждение сосудов при эпидуральной гематоме).
- Лечить переломы черепа, при открытой травме также «очищать» рану от инородного тела.
- Ослабьте возрастающее внутричерепное давление, временно «открыв» череп, чтобы отекший мозг не сдавливался черепом в течение переходного периода. Удаленную кость черепа возвращают примерно через 6 недель - 6 месяцев или заменяют искусственным материалом.
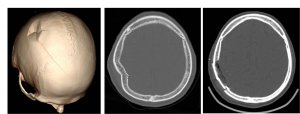
Краниостеноз
Краниосиностоз определяется как преждевременное закрытие одного или нескольких черепных швов, приводящее к деформации черепа. Краниосинотозы могут возникать как изолированный порок или как часть специфического синдрома. Диагноз обычно ставится вскоре после рождения. Клиническое обследование (типичная форма головы), цефалометрия или рентгенологическое исследование, 3D КТ и генетическое исследование играют важную роль в диагностике.
 Важно динамически оценивать форму головы с помощью цефалометрия (краниометрическое исследование). Так называемый головной индекс (КИ) определяется как процентное выражение соотношения ширины и длины черепа. Нелеченный краниосиностоз приводит к прогрессирующим деформациям черепа и, таким образом, к торможению роста головного мозга с повышением внутричерепного давления, что может привести к функциональным неврологическим или зрительным нарушениям. Поэтому ранняя диагностика и раннее хирургическое лечение необходимы для дальнейшего развития ребенка. При инвалидности, не связанной с другими врожденными дефектами или синдромами дальнейшее психомоторное развитие ребенка после хирургического решения не нарушается.
Важно динамически оценивать форму головы с помощью цефалометрия (краниометрическое исследование). Так называемый головной индекс (КИ) определяется как процентное выражение соотношения ширины и длины черепа. Нелеченный краниосиностоз приводит к прогрессирующим деформациям черепа и, таким образом, к торможению роста головного мозга с повышением внутричерепного давления, что может привести к функциональным неврологическим или зрительным нарушениям. Поэтому ранняя диагностика и раннее хирургическое лечение необходимы для дальнейшего развития ребенка. При инвалидности, не связанной с другими врожденными дефектами или синдромами дальнейшее психомоторное развитие ребенка после хирургического решения не нарушается.
Сообщается, что частота краниосиностоза составляет около 1/2000-1/3000 рождений. В Чехии ежегодно диагностируют 40-50 новых случаев. Таким образом, хирургическое вмешательство показано не только по косметическим причинам, но прежде всего с точки зрения предотвращения повреждения головного мозга.
Основные виды краниосиностозов
 скафоцефалия является наиболее распространенным типом, стреловидный шов закрывается преждевременно. Скафоцефальный мозжечок очень узкий, очень длинный, имеет широкую фронтальную область и очень узкую головку.
скафоцефалия является наиболее распространенным типом, стреловидный шов закрывается преждевременно. Скафоцефальный мозжечок очень узкий, очень длинный, имеет широкую фронтальную область и очень узкую головку.
Тригоноцефалия является вторым наиболее распространенным синостозом. Метопический шов закрывается преждевременно. Имеется выступ центральной части лобной кости и деформация глазниц. При взгляде сверху череп имеет форму треугольника, глаза расположены близко друг к другу.
 Фронтальная плагиоцефалия возникает на почве одностороннего преждевременного закрытия коронарного шва. Происходит уплощение одной стороны лба, деформация глазницы и надбровной дуги.
Фронтальная плагиоцефалия возникает на почве одностороннего преждевременного закрытия коронарного шва. Происходит уплощение одной стороны лба, деформация глазницы и надбровной дуги.
 Брахицефалия возникает, когда двусторонний коронарный шов закрывается с обеих сторон.
Брахицефалия возникает, когда двусторонний коронарный шов закрывается с обеих сторон.
Голова очень широкая и очень короткая за счет компенсаторного роста в ширину. Преждевременный синостоз коронарных швов чаще всего является частью синдромов краниосиностоза (синдром Крузона, синдром Аперта, синдром Мюнке и др.).
![]() редкость затылочная плагиоцефалия возникает на почве преждевременного закрытия лямбда-шва с одной стороны. Его необходимо отличать от постуральная (деформационная, позиционная) плагиоцефалия, которая не показана для операции и в указанных случаях решается с помощью моделирующие шлемы.
редкость затылочная плагиоцефалия возникает на почве преждевременного закрытия лямбда-шва с одной стороны. Его необходимо отличать от постуральная (деформационная, позиционная) плагиоцефалия, которая не показана для операции и в указанных случаях решается с помощью моделирующие шлемы.
Хирургическое лечение краниосиностоза
Показания к оперативному лечению носят не только косметический, но и функциональный характер. С косметической точки зрения необходимо учитывать худшую социальную адаптацию ребенка в будущем. Дети с нелеченым краниосиностозом часто социально изолированы и стигматизированы. Во взрослом возрасте они страдают более плохой социальной адаптацией и расстройствами личности. Цель операции — увеличение внутричерепного объема и оптимизация формы головы. Существует ряд оперативных методик в зависимости от вида синостоза и возраста ребенка (шовное рассечение, полосковая трепанация по ходу пораженного шва, ремоделирование черепа, дистракционные методы, эндоскопические методики). В последние годы увеличивается количество эндоскопических вмешательств с последующим моделированием головы с помощью шлема. Операции будут проводиться на сверхспециализированных рабочих местах с упором на детскую нейрохирургию. Операция обычно проводится до первого года жизни ребенка, оптимально в возрасте от 4 до 7 месяцев при сагиттальном синостозе и от 6 месяцев до 1 года при коронарном, метопическом и лямбда-синостозе. Для малоинвазивных эндоскопических процедур рекомендуется раствор до 3-5-месячного возраста. Но это всегда зависит от степени деформации и других факторов. Наблюдение после операции проводится амбулаторно через 3, 6 и 12 месяцев после операции, а при простых краниосиностозах 7 раз в год до 20 лет, а при сложных синостозах и дольше. Обязательной частью осмотров является краниометрическое исследование. Реоперации при простых краниосиностозах встречаются редко, при сложных - в 30-3%. Для достижения оптимального эффекта от ремоделирующих операций необходима ранняя диагностика краниосиностоза и раннее обследование на специализированном рабочем месте, выполняющем эти операции. Первое обследование должно быть проведено предпочтительно в возрасте 1 месяцев, при рассмотрении вопроса об эндоскопических процедурах как можно раньше (приблизительно в возрасте XNUMX месяца). Ранняя диагностика, адекватные сроки и выполнение операции будут способствовать благоприятному росту головы, физиологическому психомоторному развитию ребенка и достижению оптимального косметического эффекта.
Спинальные дизрафии
Под спинальными дизрафиями понимают состояния, возникающие при нарушении закрытия части позвоночного канала и нервной трубки, влияющие на форму и функцию позвоночника, спинного мозга и нервных корешков. Чаще всего они возникают в поясничной области.
Почему возникают спинальные дизрафии?
Причины их появления до конца не изучены. Генетические факторы в сочетании с влиянием окружающей среды играют здесь важную роль. В частности, важным фактором профилактики их возникновения оказывается правильное питание беременных на ранних сроках беременности (когда происходит фундаментальное развитие позвоночника и спинного мозга), особенно адекватный уровень фолиевой кислоты.
Какие виды спинальных дизрафизмов мы знаем?
Спинальные дизрафии можно разделить на открытый (нервные структуры сообщаются с внешней средой) закрыто. Отдельные подтипы, перечисленные ниже, можно комбинировать различными способами.
- Открытые дизрафизмы:
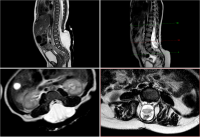 Миеломенингоцеле (spina bifida aperta) — заболевание, при котором на задней поверхности воспаляются нервные структуры (спинной мозг и нервные корешки) с различными нарушениями смыкания слоев, естественным образом покрывающих нервные структуры (спинномозговой канал, твердая мозговая оболочка, подкожная клетчатка, кожа). Часто они возникают в сочетании с другими нарушениями нервной системы, такими как врожденная гидроцефалия или нарушение развития в области задней черепной ямки — мальформация Шари.
Миеломенингоцеле (spina bifida aperta) — заболевание, при котором на задней поверхности воспаляются нервные структуры (спинной мозг и нервные корешки) с различными нарушениями смыкания слоев, естественным образом покрывающих нервные структуры (спинномозговой канал, твердая мозговая оболочка, подкожная клетчатка, кожа). Часто они возникают в сочетании с другими нарушениями нервной системы, такими как врожденная гидроцефалия или нарушение развития в области задней черепной ямки — мальформация Шари. - Кожный свищевой тракт представляет собой открытый канал, соединяющий кожу с позвоночным каналом и спинным мозгом, часто в сочетании с доброкачественными опухолями развития — с эпидермоидом (содержащим кожные слои) или с дермоидом (содержащим волосяную или хрящевую или костную ткань).
- Закрытые дизрафизмы:
- Скрытая расщелина позвоночника возникает при окклюзии позвоночного канала одного или нескольких позвонков без поражения спинного мозга и нервных корешков. Это состояние обычно не вызывает клинических проблем и не требует лечения.
 Расщелина спинного мозга (диастематомиелия) является примером сложной спинальной дизрафии, при которой спинной мозг разделен на две половины, часто с хрящевой или костной перегородкой, которая вызывает фиксацию спинного мозга.
Расщелина спинного мозга (диастематомиелия) является примером сложной спинальной дизрафии, при которой спинной мозг разделен на две половины, часто с хрящевой или костной перегородкой, которая вызывает фиксацию спинного мозга.- Липомы позвоночника (липомиеломенингоцеле) это состояния, при которых аномальная жировая ткань (спинальная липома) в спинном мозге, твердой мозговой оболочке или окружающей области препятствует нормальному развитию позвоночника и нервных структур (спинного мозга и нервных корешков).
- Фиксированный спинной мозг, часто возникает в сочетании с другими нарушениями, когда спинной мозг прочно сращен со структурами в позвоночном канале, c o предотвращает его естественное развитие с последующим нарушением неврологических функций со сложными последствиями.
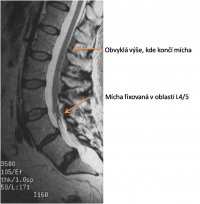
Как и когда проявляются спинальные дизрафии?
Все формы спинального дизрафизма присутствуют при рождении, поскольку являются результатом нарушения развития в первые недели беременности. Обычно проявляется при рождении или в период роста, редко во взрослом возрасте. Некоторые из этих нарушений развития остаются совершенно бессимптомными или проявляются лишь косметически в виде оволосения, цветных пятен или шишек в поясничной области. Открытые дизрафии видны невооруженным глазом (миеломенингоцеле при рождении, кожный свищевой ход в виде устья канала в поясничной области). В результате поражения нервных структур (спинного мозга и спинномозговых корешков) возникают симптомы, выраженность которых зависит от степени инвалидности, а иногда и от ее длительности (инвалидность со временем может нарастать). Эти симптомы можно разделить следующим образом:
- Неврологическое поражение нижних конечностей
- Мышечная слабость вплоть до паралича
- Снижение чувствительности до онемения
- Заболевания мочевого пузыря и кишечника
- Недержание мочи и кала
- Ортопедическая инвалидность
- Деформация позвоночника - сколиоз
- Деформации стоп, лодыжек или голеней
- Болезни
Как диагностируется спинальный дизрафизм?
Среди основных диагностических методов, которые помогают нам обнаружить спинальные дизрафии и определить протяженность спинальных и нервных структур (и, следовательно, правильную хирургическую стратегию), являются:
- Пренатальное скрининговое ультразвуковое исследование (УЗИ) a серологическое исследование (ОВП) - тяжелые формы спинального дизрафизма могут быть диагностированы во время беременности путем скрининга врожденных пороков развития.
- Клиническое обследование - специально исследуются мышечная сила, чувствительность, рефлексы и функция сфинктера.
- Визуальное обследование - Рентгеновские методы и прежде всего магнитно-резонансная томография (МРТ) являются базовым обследованием для определения вида и степени инвалидности.
- Электрофизиологическое исследование такие методы, как уродинамическое исследование, аноректальная манометрия, электромиография (ЭМГ) и соматосенсорные вызванные потенциалы (ССВП) они помогают нам определить степень функционального нарушения нервных структур и его влияние на вовлечение мочевого пузыря, анального сфинктера, мышц и чувствительности конечностей.
Хирургическое лечение спинальных дизрафий.
К сожалению, хирургическое вмешательство уже не может обратить вспять повреждение, но оно предотвратит дальнейшее ухудшение уже имеющегося и резко снизит риск инфицирования. Хирургическое лечение спинальной дизрафии варьируется в зависимости от типа. Тем не менее, цели в целом верны и могут быть резюмированы следующим образом:
- Удаление лишней ткани (например, жир в липомах позвоночника, костная или хрящевая ткань в расщелине позвоночника).
- Освобождение (рассуждение) нервных структур особенно спинной мозг, тем самым предотвращая его дальнейшее повреждение во время роста.
- Реконструкция слоя вокруг нервных структур с косметическим эффектом и особенно со значительным снижением риска инфицирования.
Способом достижения оптимального эффекта от операции (уменьшения риска инфицирования и других неврологических отклонений) является ранняя диагностика и оперативное вмешательство на рабочем месте, занимающееся лечением врожденных пороков развития нервной системы, а также комплексное лечение и наблюдение. Отделение нейрохирургии для детей и взрослых 2-го медицинского факультета Карлова университета и университетская клиника Мотол — одно из немногих мест, предлагающих такие возможности. Стремясь оптимизировать результат операции, мы используем:
- Микрохирургическая хирургическая техника
- Визуализация с использованием действующий микроскоп или экзоскоп
- Специализированный интраоперационный электрофизиологический мониторинг
В ближайшем послеоперационном периоде необходимы длительное комплексное мультидисциплинарное (нейрохирургическое, неврологическое, ортопедическое, урологическое и реабилитационное) лечение и наблюдение.
Лечение спастичности
В нашей нейрохирургической клинике мы в основном занимаемся лечением детей со спастичностью, вызванной церебральным параличом (ДМО).
Детский церебральный паралич (ДМО) и спастичность.
Детский церебральный паралич является наиболее частой причиной спастичности и инвалидности у детей. Это вызвано повреждением головного мозга, которое происходит до, во время или сразу после рождения. Инфекции во время беременности, преждевременные и осложненные роды, низкая масса тела при рождении (до 2 кг) и материнские инфекции являются наиболее часто упоминаемыми факторами риска ДМО. К сожалению, эта инвалидность необратима, пожизненна. Поэтому лечение направлено на лечение последствий – спастичности.
Что такое спастичность? Как это проявляется и диагностируется?
Спастичность характеризуется увеличением мышечного напряжения. Часто встречается в сочетании с так называемой спастической дистонией, проявляющейся неестественным ротационным удержанием конечностей в состоянии покоя. Вследствие ремоделирования мягких тканей и суставных структур длительное неестественное положение различных частей тела приводит к контрактурам и деформациям, что делает это положение постоянным. Спастичность может возникнуть и позже, у детей старшего возраста и взрослых, чаще всего у больных рассеянным склерозом, после инсульта, после травмы или при опухоли. Спастичность приводит к значительному функциональному нарушению больного, вызывает боль, нарушает сон и приводит к деформациям, что существенно негативно сказывается на качестве жизни как больных, так и лиц, осуществляющих за ними уход. Его диагностируют при клиническом обследовании, а его причину — при помощи магнитно-резонансной томографии (МРТ), которая подтверждает структурное повреждение головного или спинного мозга.
Насколько распространен церебральный паралич и связанная с ним спастичность?
Заболеваемость ДМО в течение длительного времени остается стабильной - 1 на 500 новорожденных, несмотря на значительный прогресс здравоохранения в отделениях реанимации новорожденных и в уходе за недоношенными новорожденными, который мы можем наблюдать в последние десятилетия. Различные степени спастичности развиваются у 80% пациентов с ДМО.
Каковы варианты лечения спастичности у пациентов с церебральным параличом?
Лечение спастичности у детей с ДМО комплексное и мультидисциплинарное (педиатр, невролог, нейрохирург, ортопед, реабилитолог, физиотерапевт, протезист) и должно начинаться как можно раньше.
Индивидуальные методы лечения спастичности при ДМО:
- Реабилитация под профессиональным руководством (физиотерапия, лечебная физкультура, санаторно-курортное лечение) - физические упражнения являются основой воздействия на спастичность и профилактики деформаций и должны быть постоянными, ежедневными.
- Медикамент - напр. диазепам, баклофен, клоназепам, дантролен - системно (все тело) снижающие мышечное напряжение. Их ограничениями являются побочные эффекты, возникающие при более высоких дозах, которые иногда необходимы для воздействия на спастичность.
- Местное применение ботулотоксина - Инъекции ботокса в мышцы приводят к их локальному расслаблению. В последнее время этот метод используется очень часто, он не имеет серьезных побочных эффектов, но эффект лишь временный (3-4 месяца).
- Нейрохирургические процедуры:
 Имплантация баклофеновой помпы - этот метод обеспечивает непрерывное введение баклофена непосредственно в спинномозговой канал, где он воздействует на спинной мозг, снижая тем самым мышечное напряжение. Помпу вводят в подкожную клетчатку слева от пупка примерно на 5 см ниже последнего левого ребра. Трубочка от баклофеновой помпы проходит в подкожной клетчатке сбоку на спину и погружается в спинномозговой канал. Насос содержит батарею, которую необходимо заменять примерно каждые 5-7 лет. Кроме того, помпа снабжена резервуаром, который заполняется действующим веществом через кожу с помощью шприца при амбулаторном обследовании. Поскольку препарат вводят близко к спинному мозгу, не требуется высоких доз и не возникают побочные эффекты, как при приеме таблеток баклофена. Недостатками этого метода являются постоянная зависимость от аппарата, риск заражения и передозировки. Баклофеновую помпу мы указываем только в случае положительного ответа на тест на баклофен и после одобрения финансирования медицинской страховой компанией. Имплантация помпы возможна с 3-летнего возраста.
Имплантация баклофеновой помпы - этот метод обеспечивает непрерывное введение баклофена непосредственно в спинномозговой канал, где он воздействует на спинной мозг, снижая тем самым мышечное напряжение. Помпу вводят в подкожную клетчатку слева от пупка примерно на 5 см ниже последнего левого ребра. Трубочка от баклофеновой помпы проходит в подкожной клетчатке сбоку на спину и погружается в спинномозговой канал. Насос содержит батарею, которую необходимо заменять примерно каждые 5-7 лет. Кроме того, помпа снабжена резервуаром, который заполняется действующим веществом через кожу с помощью шприца при амбулаторном обследовании. Поскольку препарат вводят близко к спинному мозгу, не требуется высоких доз и не возникают побочные эффекты, как при приеме таблеток баклофена. Недостатками этого метода являются постоянная зависимость от аппарата, риск заражения и передозировки. Баклофеновую помпу мы указываем только в случае положительного ответа на тест на баклофен и после одобрения финансирования медицинской страховой компанией. Имплантация помпы возможна с 3-летнего возраста.- Селективная дорсальная ризотомия (СДР) хирургическое отсечение части нервных волокон, ведущих к спинному мозгу и вызывающих спастичность. Это хирургический метод, который подходит только для некоторых пациентов с ДМО, у которых преобладают поражения нижних конечностей. В настоящее время мы больше не выполняем SDR на нашем рабочем месте.
- Протезирование - шинирование, гипсование и ортезы предназначены для удержания тела в определенном положении у больных со спастической ДМО. Они приводят к предотвращению или коррекции деформаций спастической конечности и помогают пациентам преодолеть определенные ограничения - напр. трудности в стоянии и ходьбе.
- Ортопедические процедуры - они не решают спастичность, но оказывают существенное влияние на решение ее последствий - деформаций, возникающих в результате укорочения мышц и сухожилий, а также деформаций суставов и костей. Ортопедические процедуры значительно улучшают подвижность суставов и облегчают движения конечностей.
История клиники
История отделения детской нейрохирургии Мотол восходит к

до 1978 года, когда он стал его основным проф. MUDr. Владимир Бенеш Я, д.т.н.. До этого Нестор из Чешской детской нейрохирургии осуществлял суперконсультационную деятельность в этой области даже во время своей работы на первоначальном месте работы - в нейрохирургической клинике ÚVN в Стршешовицах. После создания отделения наблюдается концентрация детских нейрохирургических больных и бурное развитие нейрохирургического лечения детей во всем его спектре, особенно в области хирургического лечения врожденных пороков развития и рака нервной системы, нейротравматологии и гидроцефалии. Под его руководством на рабочем месте внедряется ряд прогрессивных и на тот момент уникальных процедур:
- В области пороков развития
- Метод активного ремоделирования краниосиностозов
- Хирургическое лечение сложных черепно-лицевых дефектов
- Хирургия срединных и глубоких опухолей
- Опухоли эпифиза, базальных ганглиев и туловища
- Использование прогрессивных хирургических подходов (например, трансскальозный доступ)
- Гемисферэктомия при эпилепсии
Социальной кульминацией этого этапа рабочего места и высокой оценкой его деятельности стала организация Всемирного конгресса детской нейрохирургии. ИСПН 1991 г. (Международное общество детской нейрохирургии) в Праге.
 В июле 1990 года он стал заведующим нейрохирургическим отделением университетской больницы Мотол. MUDr. Михал Тихой. В 2006 г. в результате слияния нейрохирургического отделения взрослых было создано объединенное нейрохирургическое отделение, а 1.7.2012 июля 2 г. - отделение нейрохирургии детей и взрослых XNUMX-го медицинского факультета Карлова университета и университетской больницы Мотол. Отделение продолжает дальнейшее развитие по уже сложившимся направлениям во всем возрастном диапазоне пациентов (лечение врожденных пороков, онкоонохирургия, нейротравматология, лечение гидроцефалии) и внедряет новые программы:
В июле 1990 года он стал заведующим нейрохирургическим отделением университетской больницы Мотол. MUDr. Михал Тихой. В 2006 г. в результате слияния нейрохирургического отделения взрослых было создано объединенное нейрохирургическое отделение, а 1.7.2012 июля 2 г. - отделение нейрохирургии детей и взрослых XNUMX-го медицинского факультета Карлова университета и университетской больницы Мотол. Отделение продолжает дальнейшее развитие по уже сложившимся направлениям во всем возрастном диапазоне пациентов (лечение врожденных пороков, онкоонохирургия, нейротравматология, лечение гидроцефалии) и внедряет новые программы:
- Хирургическое лечение спастичности больных с церебральным параличом
- Миниинвазивные вмешательства при дегенеративных заболеваниях позвоночника
- Эпилептохирургия
В сентябре 2016 года на рабочем месте организуется встреча ведущих эпилептохирургов мира. ЕСТМ 2016 (Собрание по методам хирургии эпилепсии), состоявшееся в связи с 12-м Европейским конгрессом по эпилептологии (ЕЭК), организованным под эгидой ILAE - Международной лиги против эпилепсии.
1.10.2020 с заведующим отделением нейрохирургии для детей и взрослых 2-го медицинского факультета Карлова университета и университетской клиники Мотол становится внуком основателя док. MUDr. Владимир Бенеш III, к.т.н.
Как добраться
Детская часть
- Нижний цокольный этаж (ЦП) узел С, детская часть больницы (белый корпус)
отделение интенсивной терапии | 22443 2554 | |
Стандартный отдел | 22443 2530 |
Взрослая часть
- 1 этаж узел С, взрослая часть больницы (синее здание)
отделение интенсивной терапии | 22443 2533, 2532 | |
Стандартный отдел | 22443 2561, 2562 |
Детская скорая помощь
- Детская поликлиника, 3 этаж
Заказ пациента Пн-Пт: 9,00:14.00 - XNUMX:XNUMX | 22443 2501 | petra.zajickova@fnmotol.cz |
Взрослая скорая помощь
- 3 этаж узел А, взрослая часть больницы (синий корпус) вход Окулярный комплект
Заказ пациента пн-пт 7,30 - 10,00 и 13,00 - 14,00 | 22443 2564, 2501 |
Исследование
Сотрудники отделения нейрохирургии для детей и взрослых Университетской клиники Мотол и 2-го медицинского факультета Карлова университета в Праге активно участвуют в исследованиях в области неврологии и нейрохирургических заболеваний и в разработке новых методов лечения спинного и спинного мозга. Совместно с Институтом патологической физиологии на кафедре нейрохирургии построена лаборатория экспериментального моделирования и лечения травм головы и получен патент – полезная модель нового экспериментального устройства.
Наиболее важные исследовательские программы
Международное рандомизированное двойное слепое контролируемое исследование по оценке темозоломида с адъювантом риндопепима/ГМ-КСФ у пациентов с впервые диагностированной EGFRvIII-положительной глиобластомой после хирургической резекции (исследование ACT IV)
Международное рандомизированное контролируемое клиническое исследование по оценке безопасности и эффективности нагреваемого паром и обработанного растворителем/детергентом фибринового тканевого клея (FS VH S/D 500 s-apr) по сравнению с DuraSeal в качестве дополнения к закрытию твердой мозговой оболочки
Лечение повышенного внутричерепного давления при черепно-мозговых травмах путем блокады кофеином рецепторов аденозина - экспериментальное исследование IGA NR 9514
Вклад транскраниальной допплерографии в диагностику функциональных изменений после нейрохирургического ремоделирования при краниосиностозах IGA NR 8264
Профилактика двигательного дефицита после эпилептохирургических вмешательств у детей NV15-30456A
Оценка надсегментарных эффектов селективной задней ризотомии NR8318
Нейропатологический анализ ткани головного мозга больных эпилепсией с лекарственно-резистентной эпилепсией: корреляция с данными протонной магнитно-резонансной спектроскопии NF7411
Использование нейроэндоскопии и лапароскопии при операциях короткого замыкания при гидроцефалии ND7678
Задняя ризотомия в лечении спастической формы детского церебрального паралича ND6305
Изменения спектра аминокислот в биологических жидкостях и тканях у детей с онкологическими заболеваниями IZ4349
Замещение дефектов костей голени аутологичными трансплантатами и методом "SPLIT SKULL" - рассеченная доля кости IZ2909
Имплантация ткани головного мозга плода в лечении болезни Паркинсона, экспериментальные методы и клиническое применение IZ1176
Самые важные публикации
Клиническая ценность интраоперационной электрокортикографии в хирургической стратегии и планировании детской эпилепсии. Леско Р., Бенова Б., Ездик П., Либи П., Ягодова А., Кудр М., Тичи М., Замечник Дж., Крсек П. Дж. Neurosurg Pediatr. 2020 31 июля: 1-10. дои: 10.3171 / 2020.4.PEDS20198
Структурная волюметрия в диагностике и лечении НПХ – будущее или тупик? Власак А., Скалицкий П., Младек А., Врана Дж., Бенеш В., Брадак О. Нейрохирург Рев. 2020 24 января. doi: 10.1007 / s10143-020-01245-y
Эволюция программы детской хирургии эпилепсии в 2000-2017 гг.: улучшение лечения? Белоглавкова А., Ездик П., Яходова А., Кудр М., Бенова Б., Маулисова А., Либи П., Вакулик М., Леско Р., Кинцл М., Замечник Дж., Тихи М., Комарек В., Крсек П. Эур Дж. Нейрол Педиатр. 2019 май, 23 (3): 456-465. doi: 10.1016 / j.ejpn.2019.04.002.
Когнитивные показатели в отдельных группах детей, перенесших операцию по поводу эпилепсии, — одноцентровый опыт. Бенова Б., Белоглавкова А., Ездик П., Яходова А., Кудр М., Комарек В., Новак В., Либи П., Леско Р., Тихи М., Кинцл М., Замечник Дж., Крсек П., Маулисова А. Пир Дж. 2019 8 октября; 7: e7790. doi: 10.7717 / peerj.7790
Сагиттальный краниосиностоз, связанный со срединной кефалогематомой или наоборот, клинический случай и обзор литературы. Либи П., Ломачинский В., Феличи Г., Вакулик М., Красниканова Х., Тичи М. Чайлдс Nerv Syst. 2019 апр; 35 (4): 729-732. дои: 10.1007 / s00381-018-4020
Генерализованная квазипериодическая эпилептиформная активность во сне связана с когнитивными нарушениями у детей с фармакорезистентной фокальной эпилепсией. Новак В., Маулисова А., Ездик П., Бенова Б., Белоглавкова А., Либи П., Тихи М., Крсек П. Эпилепсия. 2019 ноябрь, 60 (11): 2263-2276. дои: 10.1111 / эпи.1636
Дифференциальные модели метастатического распространения в подгруппах медуллобластомы. Запотоцкий М., Мата-Мбемба Д., Сумерауэр Д., Либи П., Лассалетта А., Замечник Дж., Крскова Л., Кинкл М., Стари Дж., Лафлин С., Арнольдо А., Хокинс С., Табори У., Тейлор М.Д., Буффе Э., Рейбо С., Рамасвами В. Дж. Нейрохирург Педиатр. 2018 Фев; 21 (2): 145-152. дои: 10.3171 / 2017.8.PEDS17264
Инъекционное гидроксифенилпроизводное гидрогеля гиалуроновой кислоты, модифицированное RGD, в качестве каркаса для восстановления после травмы спинного мозга. Завискова К., Тукмачев Д., Дубисова Дж., Вацкова И., Хейцл А., Быстронова Дж., Правда М., Сцигалкова И., Сулакова Р., Велебный В., Вольфова Л., Кубинова С. J Biomed Mater Res A. 2018 Apr; 106 (4): 1129-1140. дои: 10.1002 / jbm.a.36311
Биомаркеры DTI-MRI в поиске этиологии гидроцефалии нормального давления: обзор. Хоза Д., Власак А., Горжинек Д., Самеш М., Альфиери А. Нейрохирург Рев. 2015 Апрель, 38 (2): 239-44; обсуждение 244. doi: 10.1007 / s10143-014-0584-0.
Эффективная стратегия магнитной доставки стволовых клеток для лечения травм спинного мозга. Тукмачев Д., Лунов О., Заблоцкий В., Дейнека А., Бабич М., Сыкова Е., Кубинова С. Наноразмеры. 2015 7 марта, 7 (9): 3954-8
Синдром куклы с качающейся головой: терапевтический результат и долгосрочное наблюдение у четырех детей. Геррейро Х., Власак А., Хоринек Д., Тихи М., Лиси Дж., Ванек П., Либи П., Хоза Д., Бенеш В., Нимски К. Акта Нейрочир (Вена). 2012 ноябрь, 154 (11): 2043-9. doi: 10.1007 / s00701-012-1458-2.
Стимуляция периферических нервов при некупируемой невропатической боли. Козак Дж., Кобесова А., Врба И., Штайндлер Дж., Колар П. Нейроэндокринол Летт. 2011, 32 (3): 226-33
Асимметричный динамический ауторегуляторный ответ головного мозга на циклические стимулы. Аслид Р., Блаха М., Свири Г., Доувилль К.М., Ньюэлл Д.В. Инсульт. 2007 г., май, 38 (5): 1465-9. дои: 10.1161 / STROKEAHA.106.473462
Имплантированная стимуляция блуждающего нерва у 126 пациентов: хирургическая техника и осложнения. Блаха М., Тихий М. Рожл Чир. 2020 Лето, 99 (7): 304-310
Влияние кофеина на расширение мозгового кровообращения и на диагностическое тестирование реактивности CO2. Блаха М., Бенеш В., Доувилль К.М., Ньюэлл Д.В. Дж. Клин Нейроски. 2007 май, 14 (5): 464-7
Геморрагические осложнения мониторов внутричерепного давления у детей. Блаха М., Лазар Д., Винн Р. Х., Гатан С. Педиатр-нейрохирург. 2003 июль, 39 (1): 27-31. дои: 10.1159 / 000070877
Мозговой кровоток и динамическая церебральная ауторегуляция при интоксикации этанолом и гиперкапнии. Блаха М., Аслид Р., Доувилль С.М., Коррера Р., Ньюэлл Д.В. Дж. Клин Нейроски. 2003 март, 10 (2): 195-8. doi: 10.1016 / s0967-5868 (02) 00126-1
обучение
На кафедре нейрохирургии обучаются медики 2-го медицинского факультета Карлова университета на 6-м курсе в трехдневном блоке. Преподавание иностранных студентов проходит на английском языке. Студенты познакомятся со всем спектром области нейрохирургии, включая практические навыки и возможности участия в хирургических вмешательствах. Преподаватель кафедры нейрохирургии также входит в состав экзаменационной комиссии на итоговом государственном экзамене по хирургии.
В рамках последипломного обучения на кафедре нейрохирургии проходят предаттестационные клинические интернатуры для врачей в области хирургии, неврологии, реабилитации и психиатрии. Клиника также организует и проводит стажировки для начинающих нейрохирургов по некоторым нейрохирургическим специализациям.
Отделение нейрохирургии для детей и взрослых, Университетская клиника Мотол и 2-й медицинский факультет Карлова университета в Праге участвуют в докторантуре. - Программы докторантуры. Они предлагают самое высокое формальное образование, которое можно получить в Чешской Республике. Четыре научных руководителя готовят своих студентов к государственному докторскому экзамену и защите диссертации в области нейробиологии и экспериментальной хирургии по индивидуальному учебному плану.
Кроссовки
- Док. MUDr. Владимир Бенеш, к.т.н. - Область неврологии
- проф. доктор медицины РНДр. Ондржей Брадач, доктор философии. - Кафедра неврологии
- Док. MUDr. Петр Либи, доктор философии. - Область исследования Экспериментальная хирургия
- Док. MUDr. Михал Тихой, CSc. - Область исследования Экспериментальная хирургия
Контакт
| jmeno | телефон | Электронная почта: | |
| Голова | док. MUDr. Владимир Бенеш, к.т.н. | 22443 2501 | vladimir.benes@fnmotol.cz |
| Заместитель начальника | проф. доктор медицины РНДр. Ондржей Брадач, доктор философии. | 22443 2504 | ondrej.bradac2@fnmotol.cz |
| Главная медсестра | До н.э. Тереза Дрбоглавова | 22443 2505 | tereza.drbohlavova2@fnmotol.cz |
Секретариат |
|||
| Детская часть: | Петра Заичкова | 22443 2501 факс. 2520 | petra.zajickova@fnmotol.cz |
| Взрослая часть: | Тереза Шетинова | 22443 2504 факс. 2521 | tereza.setinova@fnmotol.cz |