FN Motol otevírá brány nového moderního Očkovacího centra pro veřejnost
Domů > Kliniky a ambulance > Část pro dospělé > Klinika infekčních nemocí a cestovní medicíny 2. LF UK a FN Motol
Motto: Cílem našeho pracoviště je propojit aplikovaný klinický výzkum, inovativní výuku spolu s poskytováním kvalitní zdravotní péče založené na použití nejmodernějších poznatků lékařské vědy a dobře sladěné týmové práce spokojených zaměstnanců.
Klinika infekčních nemocí a cestovní medicíny 2. LF UK a FN Motol poskytuje komplexní léčebnou i preventivní péči v infekčním lékařství a cestovní medicíně od 15 let. Odborné zaměření pracoviště a poskytovaná péče vychází z moderní koncepce oboru a je inspirována pozicí infekčního lékařství v zahraničí s důrazem na ambulantní péči a konziliární služby pro ostatní kliniky a oddělení v rámci FN Motol. Klinika zajišťuje akutní a specializovanou ambulantní péči v celém rozsahu infekčního lékařství (mimo infekce HIV) a disponuje lůžkovou kapacitou pro hospitalizaci dospělých pacientů, jejichž zdravotní stav to vyžaduje.
Mezi nejčastější diagnózy, které na naší klinice konzultujeme a léčíme, patří horečnaté a zánětlivé stavy, průjmová onemocnění, infekce dýchacích a močových cest, exantémové infekce (infekce, které se projevují výsevem vyrážky), neuroinfekce, infekce jater či infekce kůže a měkkých tkání. Klinika se specializuje na diagnostiku a léčbu horečnatých stavů nejasné etiologie, importovaných tropických infekcí, oportunních infekcí u imunodeficientních pacientů, infekcí spojených s poskytováním zdravotní péče a infekcí u rizikových skupin pacientů (senioři, pacienti se závažným chronickým onemocněním apod.).
Na klinice je zřízeno Očkovací centrum, zajišťující i očkování proti covid-19, a Centrum cestovní medicíny. Centrum cestovní medicíny poskytuje komplexní předvýjezdové poradenství i diagnostiku a léčbu zdravotních obtíží u cestovatelů po návratu z rizikové oblasti. V rámci pražských nemocnic je zcela unikátní Centrum pro léčbu infekcí u intravenózních uživatelů drog, které poskytuje ambulantní i lůžkovou péči pro drogově závislé pacienty. Hospitalizovaným nemocným zajišťuje psychiatrickou i psychologickou péči, pomáhá se zařizováním léčby u motivovaných nemocných, poskytuje substituční léčbu během hospitalizace a zajišťuje interní vyšetření před zahájením substituční léčby metadonem. Péče o pacienty s chronickou hepatitidou B či C je zajištěna v Centru pro léčbu virových hepatitid.
Klinika se podílí na výuce studentů bakalářských i magisterských studijních programů na 2. LF UK a slouží jako výukové pracoviště Institutu pro postgraduální vzdělávání ve zdravotnictví. Vědecko-výzkumná činnost kliniky je založena na spolupráci s příbuznými laboratorními a klinickými obory ve FN Motol. Hlavní výzkumná témata zahrnují antibiotickou terapii a preskripci, cestovní medicínu, infekce u rizikových skupin pacientů a epidemiologii infekčních onemocnění.
Ambulance ošetřuje pacienty s akutními a nově vzniklými zdravotními obtížemi, kteří jsou odesláni z Oddělení urgentního příjmu či s doporučením od praktického či jiného ošetřujícího lékaře. Tito pacienti jsou vyšetřeni bez objednání. Provoz ambulance je nepřetržitý, avšak od 15:30 do 7:45 hod. a v nepracovní dny pacienty vyšetřuje a k hospitalizaci přijímá lékař sloužící na lůžkovém oddělení, proto je pohotovostní služba určena pouze pro urgentní stavy, jejichž ošetření nesnese odkladu.
Kontakt na akutní ambulanci: 22443 6945 (7:00-19:00), 22443 7777 (kontakt na lékaře ve službě od 19:00 – 7:00)
Pokud praktický lékař odesílá pacienta k hospitalizaci, doporučujeme z důvodu omezené lůžkové kapacity nejprve kontaktovat lékaře oddělení (22443 7777), případně pacienta odeslat cestou Oddělení urgentního příjmu dospělých. V případě neurgentních stavů (např. konzultace výsledků sérologických vyšetření, protrahované či dlouhodobé obtíže apod.) doporučujeme objednání do specializované poradny (viz níže).
Klinika zajišťuje specializovanou ambulantní péči v celém rozsahu infekčního lékařství (mimo HIV). Na klinice je mimo jiné poskytována péče pacientům s lymeskou borreliózou, chlamydiovými infekcemi, únavovým syndromem, virovými hepatitidami, herpetickými infekcemi, zoonózami, uzlinovým syndromem, horečnatými či zánětlivými stavy nejasné etiologie či parazitárními infekcemi. Součástí kliniky je Očkovací centrum a Centrum cestovní medicíny poskytující předvýjezdové poradenství i diagnostiku a léčbu zdravotních obtíží u pacientů po návratu z tropů. K vyšetření se pacienti mohou objednat na tel.č. 22443 6930.
Lůžkové oddělení kliniky disponuje celkem 23 lůžky. Oddělení je stavěno boxovým systémem s dvoulůžkovými pokoji a jedním jednolůžkovým pokojem. Každý pokoj je vybaven vlastním sociálním zařízením, TV a telefonem, kterým se nemocný spojuje se sestrou, ale kterým může hovořit i se svými příbuznými a známými, pokud tito zavolají na pracovnu sester (22443 6928).
Při přijetí do nemocnice si prosím vezměte s sebou:
Jedná-li se o akutní přijetí, je vhodné donést potřebné věci pacientovi po dohodě se zdravotnickým personálem v co nejkratší možné době. Do nemocnice, prosíme, nenoste větší obnos peněz, cennosti (drahé šperky, hodinky…), zbraně. Cenné věcí, šperky, větší finanční částky a důležité doklady doporučujeme uložit do ústavního trezoru.
Součástí administrativních úkonů při přijetí k hospitalizaci je i podepsání souhlasu s hospitalizací a s následným diagnostickým i léčebným postupem. Nebojte se zeptat na vše, co vám bude nejasné a čeho se obáváte. Ošetřující lékaři rádi vše vysvětlí. Během hospitalizace informujte, prosím, ošetřujícího lékaře nebo zdravotní sestry o všech vašich potížích i o tom co vás trápí. Snažte se předat zdravotníkům všechny nutné informace, protože tím usnadníte a urychlíte léčbu a zkrátíte dobu hospitalizace v nemocnici.
V případě hospitalizace je nutné dodržovat vnitřní předpisy oddělení a nemocnice, se kterým Vás seznámí lékaři a sestry kliniky.
Návštěvy na lůžkovém oddělení jsou povolené denně od 14:00 do 17:00, avšak je nutné respektovat režim stanovený ošetřujícím personálem. Mimo uvedenou návštěvní dobu mohou být ve výjimečných případech návštěvy povoleny po domluvě s personálem kliniky. Doporučujeme, aby u jednoho pacienta byly v pokoji při návštěvě max. 2 osoby. Přístup na oddělení a pokoje pacientů není povolen dětem do 15 let a těhotným ženám. Ošetřující lékař je oprávněn z epidemiologických důvodů návštěvy na vybraných pokojích zakázat. Návštěvy musí respektovat pokyny zdravotnických pracovníků, včetně použití doporučených osobních ochranných pomůcek (pláště, ústenky, rukavice), mytí a dezinfekce rukou.
Informace jsou sdělovány pouze osobám uvedeným ve zdravotnické dokumentaci, které znají heslo pro komunikaci. Informace sděluje ošetřující lékař v pracovní dny od 13:00 do 14:30 na tel. č. 22443 6928. O víkendu lze o aktuální informace o zdravotním stavu požádat službu konajícího lékaře v době od 15:00 do 16:00. Výjimku z výše uvedeného pravidla představuje situace, kdy je pacient přijat k hospitalizaci ve službě (15:30-7:45), poté lze požádat o informace o aktuálním zdravotním stavu následující den v ranních hodinách.
Přednosta kliniky:
MUDr. Milan Trojánek, Ph.D.
tel.: 22443 6900/6901
Zástupce přednosty pro zdravotnickou činnost:
MUDr. Martin Tulach
tel.: 22443 6903
Zástupce přednosty pro výuku:
MUDr. Aneta Nyčová
Zástupce přednosty pro vědu a klinický výzkum:
MUDr. Vyacheslav Grebenyuk
Vedoucí lůžkového oddělení:
MUDr. Grigorij Mesežnikov
tel.: 22443 6948/6928/6929
Hlavní konziliární lékař:
MUDr. Marek Štefan, MBA
tel.: 22443 6911, 22443 7204
Konziliární lékař (dětská infektologie):
MUDr. Zuzana Červenková
tel.: 22443 6911
Sekundární lékaři (akutní a odborné ambulance):
MUDr. Ondřej Beránek
MUDr. Nicol Bohuslavová
MUDr. Tereza Ernestová
MUDr. Vyacheslav Grebenyuk
MUDr. Martin Hodík
MUDr. Veronika Jegorova
MUDr. Pavlína Kadeřávková
MUDr. Jan Karvai
MUDr. Lukáš Kohout
MUDr. Jan Kubík
MUDr. Aneta Nyčová
MUDr. Barbora Píšová
MUDr. Sylvia Polívková, Ph.D.
MUDr. Renáta Šindlerová, MBA
MUDr. Radek Šulc
MUDr. Zuzana Uhříková
MUDr. Dan Veselý
MUDr. Martin Vidlička
MUDr. Nikola Zálešáková
Konziliář (interní lékařství):
MUDr. Katarína Široká
Externí lékaři (Očkovací centrum FN Motol):
MUDr. Dan Dražan
MUDr. Jitka Fabiánová
MUDr. Veronika Hvizdová
MUDr. Olga Malá
MUDr. Magdaléna Roubínková
MUDr. Sarah Schwottová
MUDr. Monika Tóthová
Vrchní sestra:
Mgr. Milena Chybová
tel.: 22443 6905
Staniční sestra:
Hana Černá
tel.: 22443 6907
Očkovací centrum:
Monika Lysáková
tel.: 22443 2330
mobil: 775 939 710
Sekretariát:
Bc. Martin Mecerod
tel.: 22443 6900/6901
mobil: 720 932 246
Jarmila Marešová
tel.: 22443 6910
Kateřina Ulrychová
tel.: 22443 6902
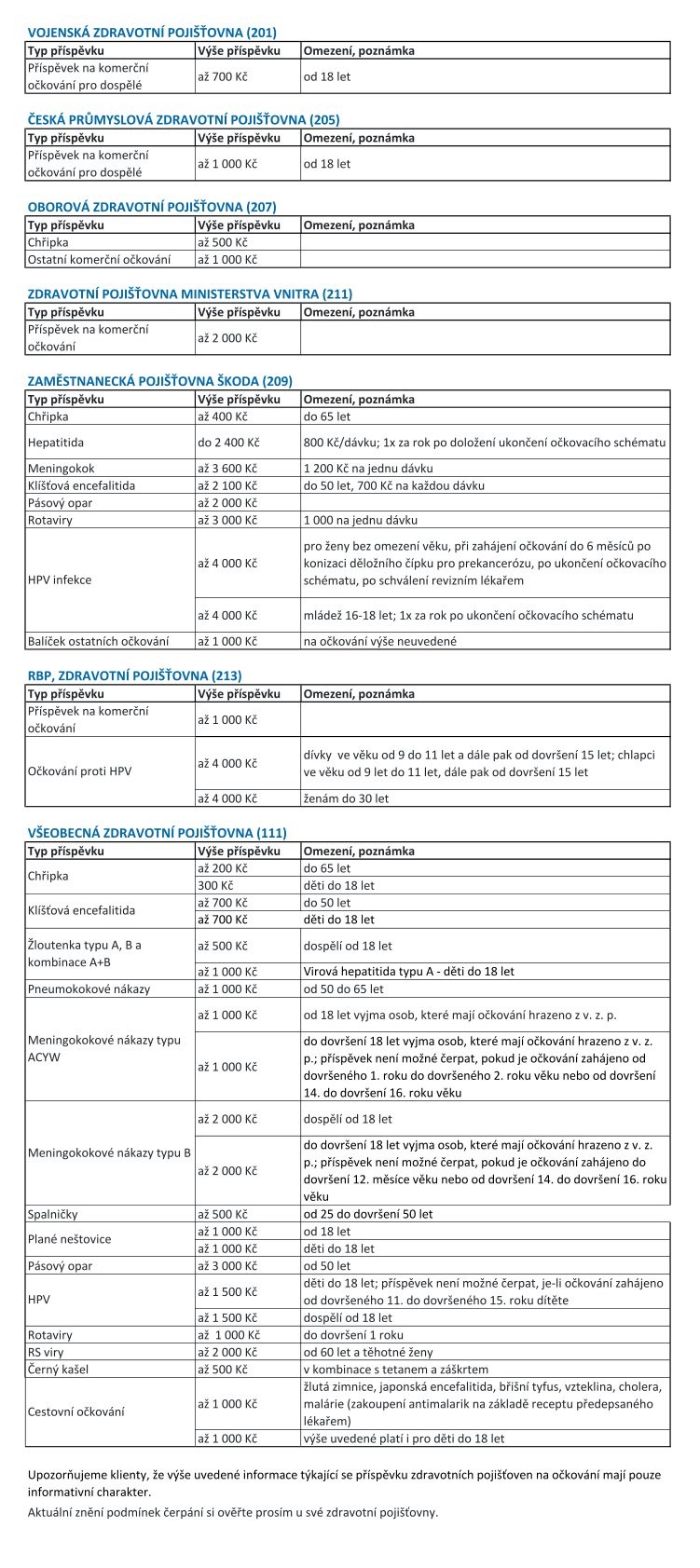
Očkovací centrum FN Motol svým klientům nabízí kvalitní poradenství v oblasti komerčního očkování. Jsme schopni zajistit všechna dostupná očkování, která jsou vhodná v tuzemských podmínkách (např. očkování proti chřipce, klíšťové meningoencefalitidě, hepatitidě A/B, meningokokovým a pneumokokovým nákazám, planým neštovicím, spalničkám, zarděnkám, příušnicím, tetanu, záškrtu, dávivému kašli, pásovému oparu či infekcím vyvolaným lidskými papilomaviry…).
Naše centrum dále zajišťuje očkování proti covid-19 a očkování rizikových skupin pacientů, u kterých je očkování indikováno ze zdravotních důvodů (např. pacienti vyššího věku, nemocní s oslabenou imunitou, po odnětí sleziny…) a je případně i hrazeno z veřejného zdravotního pojištění.
Centrum cestovní medicíny FN Motol poskytuje nejen komplexní a kvalitní předvýjezdové poradenství, očkování, ale zajišťuje rovněž diagnostiku a léčbu zdravotních obtíží u pacientů po návratu z tropů či rizikových oblastí. Předvýjezdové poradenství zahrnuje zhodnocení zdravotního stavu, posouzení možných zdravotních rizik, sestavení očkovacího plánu, zajištění antimalarické chemoprofylaxe, poskytnutí informací o nejčastějších potenciálních rizicích a možnostech jejich prevence či terapie. Poskytované služby v rámci předvýjezdového poradenství nejsou hrazeny z veřejného zdravotního pojištění a řídí se aktuálně platným ceníkem, který je uveřejněn na stránkách kliniky.
V případě akutních zdravotních obtíží po návratu z tropů či jiné rizikové oblasti pacient může pacient vyhledat akutní a pohotovostní ambulanci naší kliniky (např. v případě horečnatých stavů), v případě dlouhodobějších obtíží se může objednat k vyšetření na níže uvedeném telefonním čísle. Ošetření v případě zdravotních obtíží po návratu z tropů je plně hrazeno z veřejného zdravotního pojištění.
Naše komerční služby poskytujeme za výhodné ceny, přičemž klienti u nás neplatí poplatek za samotnou konzultaci či aplikaci vakcíny. Všichni studenti mají v našem centru 10% slevu na poskytnuté služby. Aktuální cenovou nabídku naleznete v přiloženém ceníku. Platba je možná pouze platební kartou.
Očkovací centrum a Centrum cestovní medicíny je od 16. září 2024 umístěno v nových moderních prostorách na terase mezi budovou ředitelství a Dětskou poliklinikou
Elektronický rezervační systém: https://objednavky.fnmotol.cz
Elektronický rezervační systém covid-19: https://registrace.mzcr.cz/
Kontaktní telefon: 224 43 2336, 224 43 2330 (pracovní dny 8:00 – 15:00 hod)
Jak nás najdete?
Při příchodu od metra linky A projdete průchodem v levém rohu zastřešeného atria před budovou ředitelství mezi prodejnou zdravotnických potřeb a novou výdejnou Lékárny č. 3 ve směru k Dětské poliklinice. Vchod do Očkovacího centra se nachází vedle hlavního vstupu na Dětskou polikliniku. Příchod k centru bude označen směrovkami.
Vzhledem k vysokému zájmu o očkování proti covid-19 a sezónní chřipce rozšiřujeme od října pracovní dobu. Každý pracovní den jsme pro Vás k dispozici od 8:00 do 19:00. V listopadu plánujeme i mimořádné rozšíření pracovní doby o víkendy.
V našem OC již očkujeme proti chřipce vakcínami připravenými pro tuto sezónu. Užíváme vakcíny Vaxigrip Tetra, Influvac Tetra a vysokodávkovanou vakcínu určenou pro seniory Efluelda Tetra. Očkovat proti chřipce se můžete zároveň s očkováním proti covid-19 (postačuje objednání na očkování proti covid-19 v rezervačním systému MZČR), případně můžete využít i mimořádných termínů v objednávkovém kalendáři našeho OC (objednavky.fnmotol.cz). Nabízíme i termíny v odpoledních a večerních hodinách.
V našem Očkovacím centru máme již k dispozici aktualizovanou vakcínu proti covid-19 na tuto sezónu (Comirnaty JN.1) a koncem září zahájíme očkování proti sezónní chřipce.
V případě zájmu se můžete objednat přes registrační systém MZČR (https://registrace.mzcr.cz), případně termíny na očkování proti sezónní chřipce (a covid-19) naleznete od 20. 9. 2024 i v objednávkovém systému FN Motol (objednavky.fnmotol.cz). Objednat se můžete i prostřednictvím telefonu na č. 22443 2336/2330 nebo e-mailu ockovani@fnmotol.cz.
Upozorňujeme, že z důvodu vysokého zájmu v minulém roce a pro zlepšení komfortu klientů, očkujeme pouze po předchozím objednání.
Od pondělí 16. září se na Vás těšíme v nových prostorách.
Vážení klienti,
dovolujeme si Vás upozornit, že ve dnech 9. – 13. září 2024 bude omezen provoz Očkovacího centra a Centra cestovní medicíny FN Motol (v provozu pouze 1 ambulance, objednané termíny platí) a to z důvodu stěhování do nových prostor.
Od pondělí 16. září 2024 je Očkovací centrum FN Motol umístěno v nových moderních prostorách na terase mezi budovou ředitelství a Dětskou poliklinikou.
Při příchodu od metra linky A projdete průchodem v levém rohu zastřešeného atria před budovou ředitelství mezi prodejnou zdravotnických potřeb a novou výdejnou Lékárny č. 3 ve směru k Dětské poliklinice. Vchod do Očkovacího centra se nachází vedle hlavního vstupu na Dětskou polikliniku. Příchod k centru bude označen směrovkami.
Vážení klienti,
dovolte nám, abychom Vás informovali, že v našem očkovacím centru je již k dispozici nová očkovací látka Comirnaty JN.1 pro dospělé. Jedná se o mRNA vakcínu od firmy Pfizer s aktualizovaným složením pro tuto sezónu. Dětská vakcína bude pravděpodobně k dispozici počátkem září.
V případě zájmu o očkování Vás prosíme o objednání přes objednávkový systém MZČR (https://crs.uzis.cz). Objednat se můžete také telefonicky (224432336) či přes e-mail: ockovani@fnmotol.cz.
Vzhledem k předpokládanému velkému zájmu o očkování a v zájmu zkvalitnění našich služeb není možné očkování bez předchozího objednání.
Děkujeme za pochopení.
Od září dochází k rozšíření pracovní doby očkovacího centra. Aktualizovanou otevírací dobu naleznete zde.
Vážení klienti, dovolujeme si oznámit, že v době od 8. do 12. července proběhne plánované uzavření Očkovacího centra FN Motol.
Zároveň upozorňujeme, že provozní doba od 1. července do 31. srpna je upravena následujícím způsobem:
Děkujeme za pochopení.
Vážení pacienti,
s ohledem na klesající zájem o očkování proti covid-19 v jarních a letních měsících očkujeme proti covid-19 pouze po předchozím objednání každou středu od 13:00 do 15:00. Pro rezervaci Vašeho termínu využijte kalendáře MZČR (odkaz zde).
Vážení klienti,
chtěli bychom Vás poprosit, zda byste se nezapojili do akademické nekomerční studie, jejímž cílem je zjistit, jaké nejčastější zdravotní obtíže postihují české cestovatele. Pomozte nám prosím získat důležitá data vyplněním elektronického dotazníku po Vašem návratu z cest. Dotazník obsahuje otázky zaměřené na předvýjezdové poradenství, očkování, podrobnosti o Vaší cestě a případných zdravotních obtížích během cesty. Studie je nekomerční, není podpořena farmaceutickým průmyslem či grantem a byla schválena Etickou komisí FN Motol.
Děkujeme.
Odkaz naleznete zde:
https://interviewing.nfieldmr.com/Interviews/NjHHj/sKav3H0lczZTHRPnA7wJ
Vážení klienti,
v současné době zaznamenáváme velký zájem o očkování proti dávivému kašli. K očkování v našem centru používáme vakcíny, které zároveň chrání proti tetanu, záškrtu a případně dětské obrně. Připravili jsme pro Vás mimořádné termíny navíc, které jsou uveřejněny v elektronickém objednávkovém systému. Bohužel nejsme schopni očkovat neobjednané pacienty. V případě nedostupnosti termínů lze využít standardní termíny v základním kalendáři. Pokud termíny již nejsou dostupné, tak byla vyčerpána kapacita a čekáme na novou dodávku vakcíny. Pokud patříte mezi rizikové skupiny pacientů (transplantovaní, pacienti vyššího věku, těhotné ženy, zdravotníci apod.), domluvte si prosím individuální termín telefonicky na tel. 22443 2330/2336 či prostřednictvím e-mailu ockovani@fnmotol.cz.
Děkujeme za pochopení.
Od února bude na očkovacím centru Kliniky infekčních nemocí a cestovní medicíny 2. LF UK a FN Motol k dispozici proteinová vakcína NUVAXOVID XBB 1.5 od společnosti Novavax. Tato vakcína je stejně jako současně nabízená mRNA vakcína Comirnaty XBB 1.5 určena k ochraně proti aktuální mutaci viru covid-19.
Vakcína je určena pro osoby starší 12 let a podává se v jedné dávce bez ohledu na předchozí vakcinační status jedince.
Očkování je k dispozici po předchozím objednání přes rezervační systém Ministerstva zdravotnictví (registrace.mzcr.cz) a to každou středu a pátek v čase 8:00-15:30 hod..
Pro více informací stran schválení vakcíny možno pokračovat zde.
Vážení pacienti,
v zájmu zkvalitňování poskytovaných služeb od 15. ledna 2024 dochází k úpravě provozní doby Očkovacího centra.
Proti covid-19 očkujeme po předchozím objednání, využijte rezervační systém.
Otevírací dobu naleznete zde.
Vážení pacienti,
v zájmu zkvalitňování poskytovaných služeb od 2. ledna 2024 dochází k úpravě provozní doby Očkovacího centra. Otevírací dobu naleznete zde.
Vážení klienti, očkovací centrum bude uzavřené od 22. 12. 2023 do 1. 1. 2024.
V prosinci očkujeme proti covid-19, chřipce i cestovatele po předchozím objednání zde:
Elektronický rezervační systém: https://objednavky.fnmotol.cz
Elektronický rezervační systém covid-19: https://registrace.mzcr.cz/
Kontaktní telefon: 224 43 2336 (provozní doba: pracovní dny 8:00 – 16:00 hod)
Vážení klienti, z důvodu velkého zájmu o očkování proti covid-19 a sezónní chřipce očkujeme pacienty jen po předchozím objednání. K objednání můžete využít elektronický rezervační systém. V případě nedostupnosti termínů nás můžete kontaktovat i telefonicky.
Elektronický rezervační systém: https://objednavky.fnmotol.cz
Elektronický rezervační systém covid-19: https://registrace.mzcr.cz/
Kontaktní telefon: 224 43 2336 (provozní doba: pracovní dny 8:00 – 16:00 hod)
Od října do prosince očkujeme v pracovní dny od 8:00 do 15:30 proti sezónní chřipce po předchozím objednání. K očkování používáme moderní tetravalentní vakcíny. Očkování je zdarma pro osoby starší 65 let, pacienty se závažným chronickým farmakologicky řešeným onemocněním srdce a cév, nebo dýchacích cest, nebo ledvin, nebo diabetem, osoby po transplantaci krvetvorných buněk, s primárním či sekundárním imunodeficitem vyžadujícím sledování specialistou, osoby s porušenou nebo zaniklou funkcí sleziny nebo pojištěnce s indikovanou nebo provedenou splenektomií. Očkování je dále zdarma pro všechny zdravotníky, farmaceuty a studenty středních a vysokých škol zdravotnického zaměření.
V našem očkovacím centru používáme vakcínu Comirnaty (výrobce Pfizer/Biontech) ve složení dle aktuálních doporučení (pro osoby starší 12 let Comirnaty Omicron XBB.1.5). Očkujeme dospělé i děti od pěti let věku. Vzhledem ke zvýšenému zájmu doporučujeme rezervaci termínu. Při očkování proti covid-19 v případě zájmu klientům nabízíme i současné očkování proti sezónní chřipce dle odborných doporučení.
MUDr. Barbora Píšová
Chřipková sezóna každoročně přichází a zase odchází, stejně tak v mediích se vždy, rok co rok, v zimních měsících objevují záběry na přeplněné ordinace praktických lékařů, které jsou prokládány informacemi o množství sněhu na horách a počtu lyžařů na sjezdovkách. Chřipka ale k zimním měsícům nemusí takto tradičně vůbec patřit. Tak co s tím letos něco udělat?
Chřipka představuje poměrně vysoce nakažlivé infekční onemocnění, které se šíří především respiračními kapénkami. Ty jsou produkovány během kýchání, kašlání, ale i při obyčejné řeči. Inkubační doba, než se projeví příznaky onemocnění, bývá několik hodin až pět dní, nejčastěji však jeden až dva dny. Bránou vstupu infekce do organismu je výstelka nosohltanu a oční spojivky. Nejrizikovější je blízký kontakt s kašlajícím nemocným přibližně do jednoho metru. Virus přežívá v prostředí až 14 dní, proto je možné se nakazit z kontaminovaných předmětů (podáním ruky, dotykem držadla v MHD, použitím stejného hrnečku apod.).
V české populaci se chřipka často zaměňuje s běžným nachlazením. Přitom se jedná svým průběhem i jeho závažností o naprosto rozdílné situace. Chřipka je virové onemocnění, které napadá horní, ale i dolní dýchací cesty, a může vést k těžkému zápalu plic. Na rozdíl od běžné nemoci z nachlazení začíná chřipka náhle, je provázena horečkou, schváceností, bolestmi hlavy, svalů, dýchacími obtížemi a kašlem. Naopak nemoc z nachlazení u dospělých nebývá mnohdy doprovázena horečkou či celkovou schváceností, často se projevuje jen škrábáním v nose či krku, rýmou nebo pocitem ucpaného nosu či kašlem, přičemž již za pár dnů se nemocný cítí již mnohem lépe.
K nejzávažnějším komplikacím chřipky patří virový zápal plic, postižení svalů či srdce nebo zánět mozku a mozkových blan. Komplikované onemocnění může mít za následek i smrt. Časté jsou i nasedající bakteriální infekce, kdy se ve virem poškozených plicích či dýchacích cestách usadí ještě další patogeny, především bakterie. Dalším, nepřímým, ale jasným důsledkem chřipky je zhoršení chronických obtíží pacienta – člověk s onemocněním srdce bude zvládat infekci hůře a zátěž spojená s infekcí jeho srdce ještě více vyčerpá. Bylo například prokázáno, že prodělání chřipky významně zvyšuje riziko kardiovaskulárních příhod (např. infarktu myokardu) v následujících týdnech.
Mezi rizikové pacienty, kteří by se rozhodně měli před chřipkou aktivně chránit, patří senioři, osoby s chronickým onemocněním plic, srdce, ledvin, s cukrovkou, neurologickými či svalovými poruchami zhoršujícími dýchání či se sníženou imunitou. Chránit by se měli také lidé, kteří by mohli chřipku na ohrožené osoby přenést jako rodinní příslušníci nebo ošetřující personál.
Chřipka však může představovat významnou zátěž i pro zcela zdravé dospělé jedince, nekomplikovaná forma trvá 1 až 2 týdny, čímž může vážně zkomplikovat vaše zimní plány. V České republice každý rok onemocní asi 10 % lidí, což je dost vysoké číslo na to, abychom jen nečinně přihlíželi a doufali, že to vyjde zrovna na souseda.
Léčba infekce může být poměrně komplikovaná. Jedná se o virové onemocnění, tudíž žádná antibiotika proti němu nefungují. Existují sice speciální „antivirotika“, pro jejich účinek je nutné terapii zahájit co nejdříve, nejlépe do dvou dnů od začátku obtíží. Bohužel v případě komplikovaného průběhu bývá již na léčbu antivirotiky pozdě. Léčba chřipky tedy zůstává v převážné většině případů symptomatická – to znamená, že se tlumí příznaky infekce. Vysoká teplota se snižuje léky proti teplotě, kašel léky proti kašli, bolesti hlavy běžnými léky na bolest. Důležitý je hlavně odpočinek a dostatečné množství tekutin.
Jak se proti chřipce bránit? Řešením může být očkování. Podle Světové zdravotnické organizace by stačilo, kdyby třetina populace byla očkována, a tím by se razantně snížil počet nemocných a hlavně těch, kteří onemocnění nakonec podlehnou. A že jich není málo – v loňském roce chřipce podlehlo v České republice 1500 pacientů, což je třikrát více než lidí, kteří zemřeli při dopravních nehodách. Zatímco na dálnici i při vší opatrnosti před bezohlednou jízdou ostatních řidičů moc neuděláme, v situaci chřipky můžeme před nemocnými „prskálky“ použít mnohem účinnější štít – každoroční očkování.
Očkování je všeobecně ve zdravotnictví považováno za jedno z nejúčinnějších preventivních opatření, které snižuje počet infekčních onemocnění, nejinak je tomu u chřipky.
Vakcína proti chřipce je složená z kombinace usmrcených chřipkových virů, proto rozhodně nehrozí, že by vakcína mohla onemocnění způsobit. Očkování funguje tak, že náš imunitní systém si i proti tomuto usmrcenému viru vytvoří protilátky, které pak může při setkání s živým chřipkovým virem ihned použít a vir zneškodnit dříve, než se v těle dokáže rozmnožit. Argumenty, že je očkování zátěž pro náš imunitní systém jsou trochu neuvážené, protože boj s případnou samotnou infekcí je pro naši imunitu mnohem náročnější a někdy i vyčerpávající bitva.
Protože se virus chřipky neustále mění, je složení vakcín každoročně upravováno dle doporučení Světové zdravotnické organizace, aby co nejvíce odpovídalo těm právě aktuálně se vyskytujícím kmenům chřipky. Proto je také potřeba očkování každý rok opakovat. Nejvhodnější doba pro očkování je logicky před začátkem chřipkové sezóny, ale i během již aktuální epidemie není pozdě, protože ochrana nastupuje již za 14 dní po očkování. Chřipkové epidemie postihují Českou republiku v chladných měsících roku, nejčastěji mezi prosincem a březnem. Nové vakcíny pro danou sezónu se na trhu obvykle objevují v září. Ideálním termínem pro očkování je proto období od října do prosince.
Přes všechny výhody očkování a důkazy o jeho účinnosti, je u nás stále proočkovanost velmi nízká – očkovat se každoročně nechá pouze asi 6 % Čechů, což je hluboce pod evropským průměrem.
Trochu lepší situace je v populaci nad 65 let věku, v této skupině byla loni očkována téměř třetina. Důvodem jistě je, že u osob nad 65 let věku je očkování plně hrazeno z veřejného pojištění. Důležité je ale zmínit, že očkování je zdarma také poskytováno všem zdravotníkům, osobám, které trpí onemocněním srdce, cév, dýchacích cest, mají poruchu imunity či cukrovku. Nemalé příspěvky na očkování nabízejí preventivní programy zdravotních pojišťoven, a navíc si ekonomický dopad chřipky uvědomují i zaměstnavatelé, a proto často očkování nabízejí zdarma v rámci firemních benefitů.
Když se všude mluví o účinnosti očkování, myslí se jeho efekt pro samotného očkovaného člověka. Přehlíží se tím ještě mnohem dalekosáhlejší účinek a to ten, že chrání před šířením nemoci ostatní. Tomuto jevu se říká kolektivní imunita. Zatímco na individuální úrovni chráníme pouze sami sebe, kolektivní imunita chrání celou společnost. Obzvlášť během rozsáhlých pandemií je kolektivní imunita klíčovým faktorem, který může výskyt infekčních onemocnění úplně zastavit. Dosažení této imunity vede k tomu, že nemoc mezi lidmi nekoluje a nemohou se tedy nakazit ani ti, kteří očkovaní nejsou, nebo očkovaní být nemohou. Z tohoto důvodu je velmi důležité, aby se očkovali všichni a nejen lidé, kteří patří do rizikových skupin.
A co dále ještě udělat, abychom onemocnění předcházeli? Jde o sérii opatření, které jsme natrénovali během nedávné koronavirové pandemie a platí pro veškeré respirační infekce. Časté mytí rukou a dezinfekce, podpora imunity pomocí pestré stravy a pravidelného pohybu a časté větrání místností. Pokud se necítíme dobře, tak se snažit co nejvíce omezit naše kontakty, nosit roušku nebo zůstat doma v izolaci.
Tak na letošní zimu bez chřipky!
Platnost od 1. 10. 2024
Pondělí až pátek (8:00-19:00, polední pauza 12:00-12:45)
Poslední pacient 30 minut před koncem pracovní doby (dle objednávkového kalendáře)
Kde nás najdete:
Očkovací centrum a Centrum cestovní medicíny je od 16. září 2024 umístěno v nových moderních prostorách na terase mezi budovou ředitelství a Dětskou poliklinikou.
Při příchodu od metra linky A projdete průchodem v levém rohu zastřešeného atria před budovou ředitelství mezi prodejnou zdravotnických potřeb a novou výdejnou Lékárny č. 3 ve směru k Dětské poliklinice. Vchod do Očkovacího centra se nachází vedle hlavního vstupu na Dětskou polikliniku. Příchod k centru bude označen směrovkami.
Objednávání:
Elektronický rezervační systém: objednavky.fnmotol.cz
Elektronický rezervační systém covid-19: https://registrace.mzcr.cz
Telefon: 22443 2330 a 22443 2336 (8:00-15:00)
E-mail: ockovani@fnmotol.cz
V našem očkovacím centru používáme vakcínu Comirnaty (výrobce Pfizer/Biontech). Očkujeme dospělé i děti od pěti let věku. Nově je k dispozici aktualizovaná vakcína pro letošní sezónu Comirnaty JN.1.
Více informací o očkování proti covid-19 a možnost registrace (objednání) k očkování naleznete na stránkách Ministerstva zdravotnictví ČR: https://registrace.mzcr.cz/
Objednat se můžete i prostřednictvím telefonu na č. 22443 2336/2330 nebo e-mailu ockovani@fnmotol.cz
Ve všech uvedených věkových skupinách očkujeme i samoplátce. S sebou přinést: průkaz pojištěnce, očkovací průkaz (odstup od posledního očkování), případně průkaz totožnosti zákonného zástupce.
Očkovací látka obsahuje oslabený virus či bakterii, které nejsou schopné vyvolat onemocnění, ale v organismu se mohou množit a tím vyvolat imunitní odpověď. Pro tyto vakcíny je typická vysoká účinnost a obvykle dlouhodobá ochrana. Obvykle postačuje aplikace jedné či dvou dávek vakcíny bez nutnosti podání posilovací dávky. Tyto vakcíny však nelze podat těhotným či osobám s oslabeným imunitním systémem.
Příklady: očkování proti spalničkám, zarděnkám, příušnicím, planým neštovicím, žluté zimnici
Tyto vakcíny obsahují celý usmrcený mikroorganismus, případně jeho části, které nemohou vyvolat onemocnění či jinak poškodit lidský organismus, avšak vyvolávají imunitní odpověď. Očkovací látky lze bezpečně použít i u těhotných či osob s oslabenou imunitou (přičemž imunitní odpověď může být oslabená). Vakcíny je obvykle nutné podávat ve vícedávkových schématech s nutným přeočkováním. Při opakované aplikaci se uplatňuje tzv. booster efekt (vyšší imunitní odpověď na stejnou dávku vakcíny než při první aplikaci).
Příklady: očkování proti tetanu, záškrtu, dávivému kašli, klíšťové meningoencefalitidě, virové hepatitidě A/B či chřipce
Vakcína obsahuje polysacharid pouzdra vybrané bakterie, který vyvolává imunitní odpověď nezávislou na T buňkách. Tyto vakcíny nelze použít u dětí do 2 let věku, neboť jejich imunitní systém není schopen na tyto vakcíny reagovat. Vakcíny poskytují relativně krátkodobou ochranu, při přeočkování nedochází k booster efektu. Opakované podávání vakcíny může vést ke snížení její účinnosti. Vakcíny jsou bezpečné i u osob s oslabeným imunitním systémem, avšak imunitní odpověď u starších osob či pacientů s oslabenou imunitou může být horší než u ostatních vakcín (které využívají T lymfocyty). Tyto vakcíny jsou nahrazovány vhodnějšími polysacharidovými konjugovanými vakcínami.
Příklady: očkování proti břišnímu tyfu či pneumokokům (23valentní vakcína)
Očkovací látky obsahují pouzderné polysacharidy bakterií, ke kterým jsou připojeny proteinové struktury (obvykle toxoidy). Přestože základní struktura, na kterou imunitní systém reaguje je polysacharid, vakcína vyvolává imunitní odpověď závislou na T-lymfocytech, tedy obdobnou jako např. inaktivované či štěpené vakcíny. Jedná se o vhodnější alternativu samotných polysacharidových vakcín, neboť je lze použít i u kojenců a batolat do 2 let věku, vyvolávají lepší imunitní odpověď, poskytují delší ochranu a při přeočkování u nich je pozorován tzv. booster efekt.
Příklady: očkování proti meningokokům ACWY či pneumokokům (13-, 15- a 20valentní vakcína)
Před cestou do zahraničí se doporučuje dodržovat pravidlo tzv. „3R“ pro očkování.
Je důležité ověřit, zda máte platná všechna základní očkování a očkování doporučená s ohledem na Vaše chronická onemocnění nebo jiné zdravotní rizikové faktory. Mezi tato očkování patří například očkování proti tetanu, záškrtu, dávivému kašli, dětské přenosné obrně, spalničkám, zarděnkám nebo příušnicím. Dále se může jednat o očkování proti sezónní chřipce, covid-19, pneumokokům, meningokokům, klíšťové meningoencefalitidě, RSV nebo pásovému oparu. Konkrétní doporučení Vám poskytne konzultující lékař na základě již absolvovaných očkování, rizikových faktorů a Vašeho zdravotního stavu.
Některé země mohou požadovat povinná očkování, jako je například očkování proti žluté zimnici, dětské přenosné obrně nebo meningokokovým nákazám.
Doporučená očkování se řídí individuálními riziky, která mohou souviset s konkrétní zemí nebo typem pobytu. Mezi doporučovaná patří například očkování proti žloutence A, břišnímu tyfu, vzteklině, meningokokům, dengue, japonské encefalitidě, klíšťové meningoencefalitidě, choleře, případně žluté zimnici (pokud není povinná, ale v dané zemi se vyskytuje).
V následujícím seznamu najdete informace o tom, jaká očkování jsou doporučena pro cestu do konkrétních zemí. Tento seznam obsahuje vakcíny, které mohou být povinné, nebo ty, které jsou doporučeny pro většinu cestovatelů či na základě individuálních rizikových faktorů. Pravidelná a běžná očkování zde nejsou uvedena. Seznam neuvádí také očkování vhodná při epidemickém výskytu dané infekce (např. očkování proti choleře). Povinná očkování se vztahují pouze na přímé cesty z Evropy/ČR (neuvádí např. povinné očkování proti žluté zimnici při cestě z oblasti endemického výskytu). Tento seznam a souhrnné informace Vám pomohou lépe se zorientovat v tom, jaká očkování jsou nejčastěji doporučována při cestách do jednotlivých zemí. Informace o jednotlivých očkovacích látkách naleznete na webu naší kliniky v sekci „Nemoci, proti kterým lze očkovat, a jednotlivé vakcíny.“
Upozornění:
Text má pouze informativní charakter. Přehled je pouze orientační, nemusí obsahovat všechny povinné či doporučené vakcíny, jednotlivá doporučení se mohou odlišovat a nemusí přesně vystihovat aktuální epidemiologickou situaci v dané zemi. Text nenahrazuje odbornou konzultaci s lékařem, při které jsou pečlivě vyhodnoceny individuální rizikové faktory cestovatele a aktuální epidemiologická situace, a proto jej není možné použít pro poskytování zdravotní péče.
Podrobné informace o jednotlivých vakcínách, včetně jejich indikací či nežádoucích účinků, naleznete v příbalové informaci či SPC dané vakcíny. Očkování musí předcházet sestavení podrobné lékařské anamnézy a indikaci pro očkování vždy stanovuje lékař při konzultaci na základě platných doporučení. Upozorňujeme, že FN Motol nenese právní odpovědnost za věcnou správnost.
Použité zdroje:
Datum poslední aktualizace: 11. 9. 2024
MUDr. Veronika Jegorova
Klinika infekčních nemocí a cestovní medicíny 2. LF UK a FN Motol
Ať už je Vaší vysněnou destinací Evropa, Středozemí nebo exotické tropické oblasti, nezapomeňte, kromě nákupu letenek a ubytování, i na přípravu co se týče zdraví. Každopádně se ale cestování nebojte, jak říkáme: „Nejsou nebezpečné země, jsou jen rizikoví cestovatelé.“
Zdravotní, a specificky infekční, rizika se velmi odlišují nejen podle toho, do jaké destinace míříme, ale i kdy a jak dlouho budeme v dané destinaci pobývat, jak budeme ubytováni či jak se budeme stravovat. Spolu s tím se odlišují i doporučení pro očkování cestovatelů. Na trhu je nepřeberné množství vakcín, a pokud pomineme povinná očkování (např. žlutá zimnice při cestě do oblastí subsaharské Afriky či Latinské Ameriky), měl by každý cestovatel mít minimálně platné očkování proti tetanu. Je víceméně jedno, jestli si jedete lehnout na pláž pětihvězdičkového hotelu nebo projet danou zemi stopem, poranit se může i sebeopatrnější člověk. Bez znalosti poslední aplikace “tetanovky” se Vám může dovolená nejen zkomplikovat, ale i prodražit. V případě, že od poslední aplikace uběhlo více jak 10 let, je vhodné se před cestou nechat přeočkovat, přičemž optimální je kombinovaná vakcína, která poskytuje ochranu i proti dávivému kašli a záškrtu.
Dalším očkováním, které se hodí každému cestovateli, je očkování proti žloutence typu A, která někdy bývá laicky označována jako nemoc špinavých rukou. Avšak infikovat se můžete i při velmi úzkostném dodržování pravidel osobní hygieny, protože v některých oblastech nejste schopni například ohlídat personál stravovacích zařízení, jejich hygienu a zdravotní stav. Toto očkování je využitelné i v našich podmínkách, lokální ohniska žloutenky typu A můžeme vidět v odloučenějších komunitách nebo například při povodních.
Při cestách do přírody nebo delších pobytech v rizikových oblastech je jistě ke zvážení i očkování proti vzteklině. I při aktivní snaze vyhýbat se zvířatům, nikdy nevíte, kdy si místní zvíře vyhlídne Vás. Například opice bývají v exotických destinacích značně agresivní a nebojí se, stačí chvilka nepozornosti. Vzteklina je vždy smrtelné onemocnění a po rizikovém kontaktu se zvířetem je u neočkovaného člověka nutné aplikovat 5 dávek vakcíny spolu se zvířecím/lidským sérem. To je nejen nákladné, ale především nemusí být ve všech destinacích k dispozici. Mezi další očkování, která se zvažují podle rizika v dané destinaci patří například očkování proti břišnímu tyfu, žloutence typu B, meningokokům, poliomyelitidě či japonské encefalitidě.
I po absolvování očkování je však nutné dávat si pozor na to, jak se budete v cílové destinaci chovat při stravování. Ne nadarmo se říká, že kdo během cesty neměl zažívací obtíže, jako by ani necestoval. Průjmová onemocnění patří mezi nejčastější zdravotní obtíže cestovatelů. Povětšinou jde o samoúzdravné stavy, které však mohou značně znepříjemnit dovolenou.
Základem prevence je konzumace originální balené vody, a to nejen k pití, ale též na čištění zubů či vyplachování úst. Ačkoli je to na dovolené lákavé, měli byste se snažit vyvarovat ledu v nápojích. Přestože stravování se na tržnicích a ulicích k poznávání místní kultury jistě patří, nelze jej považovat za bezpečné. Volte ovoce/zeleninu se slupkou, potraviny v originálním balení a vyhněte se nepasterizovaným mléčným výrobkům či nedostatečně tepelně opracovanému masu. Všeobecně mějte na paměti pravidlo: „Peel it, boil it or forget it“. A to nejdůležitější, dodržujte zvýšenou hygienu rukou před každým jídlem.
V případě, že se průjem rozvine, základ léčby představuje udržení hydratace (vhodné je zakoupit si před cestou v lékárně tzv. rehydratační roztoky, které dodají tělu i minerály). Další doporučené léky zahrnují adsorbencia (diosmektit, černé uhlí) nebo racecadotril. Velmi účinný je i loperamid, který zpomaluje peristaltiku, avšak neměl by se užívat u pacientů, kteří mají horečku, intenzivní bolesti břicha či stolici s příměsí krve či hlenu. Rutinní užívání antibiotik či střevních dezinficiens nedoporučujeme s ohledem na možné ovlivnění střevní mikroflóry a riziko dlouhodobějších trávicích obtíží. U pacientů, kteří užívají léky na diabetes či vysoký krevní tlak může být nutné při akutním průjmovém onemocnění s dehydratací tyto léky přechodně vysadit.
Kromě očkování a stravovacích návyků je dobré před cestou zhodnotit též riziko malárie, která se vyskytuje zejména v subsaharské Africe, i když riziko hrozí i v dalších tropických oblastech. Jde o závažné horečnaté onemocnění přenášené samičkami komárů rodu Anopheles. Tento hmyz je aktivní od soumraku až do svítání. V rámci prevence existuje účinná chemoprofylaxe pomocí antimalarik, která Vám dle rizika předepíše specialista v centru cestovní medicíny. Z antimalarik se nejčastěji užívá atovachon/proguanil, který je účinný a je cestovateli velmi dobře snášen. Malárie může u cestovatelů probíhat dramatičtěji než u místních obyvatel, přičemž k úmrtí může dojít i v řádu dnů. Cestování do malarické oblasti bez antimalarik není dobrodružství ani hrdinství, ale vyloženě zbytečný a neuvážený risk.
Vzhledem k tomu, že v mnohých destinacích není malárie jedinou nemocí přenášenou komáry, je dobré se chránit před poštípání hmyzem. Komáři totiž přenáší i jedny z nejčastějších tropických infekcí, jako jsou horečka dengue, chikungunya, Zika, západonilská horečka či japonská encefalitida. Dokonce i v oblasti Středozemí může být poštípání komáry rizikové, protože drobní komárci mohou přenášet horečku papatači (obdoba naší klíšťové meningoencefalitidy), západonilskou horečku či leishmaniózu. V době nejvyšší aktivity komárů omezte expozici kůže: noste dlouhé kalhoty a rukávy, upřednostněte volné střihy a světlé barvy oblečení, na kterých komáry lépe uvidíte. Na kůži používejte repelenty s dostatečnou účinností (50% DEET či 20% (p)icaridin). Repelent si vždy zakupte před odletem v lékárně či ve sportovních potřebách. Nekupujte je až v tropech, protože v zahraničí bývají mnohdy prodávány méně účinné preparáty. Přímo na oblečení lze aplikovat přípravky s permethrinem. Vzhledem k převaze noční aktivity komárů je na místě omezit otevírání oken při rozsvíceném světle, pokud v nich nejsou instalovány sítě proti hmyzu. Jako doplněk je možné dále volit elektrické insekticidy do zásuvky, mít zapnutý větrák/klimatizaci a nad lůžkem umístěnou moskytiéru.
Právě z důvodu rizika malárie a jiných tropických infekcí je vždy důležité, aby cestovatel, který onemocní horečkou během pobytu v tropech či krátce (až do 2 měsíců) po návratu ihned vyhledal lékařské ošetření a informoval o tom, že pobýval v tropech. Přestože většina případů horečky po návratu z tropů není vyvolána tropickými nákazami, pokud by se však o ně jednalo, vyžadují odlišné postupy v diagnostice a terapii. Pokud budete mít jakékoliv zdravotní obtíže po návratu z tropů, můžete využít služeb Kliniky infekčních nemocí a cestovní medicíny 2. LF UK a FN Motol.
Základem před cestou je rovněž i dobrá příprava cestovní lékárničky. V té by neměly chybět léky na teplotu a bolest, léky k užívání při průjmech, bolesti v krku a kašli, dále léky na alergie, po poštípání hmyzem a základní potřeby pro první pomoc při poranění. Před vycestováním je též důležité zajistit si dostatečné množství chronicky užívaných léků, a to i pro případ, že by se Vám dovolená nečekaně prodloužila. Neopomínejte na kontrolu u sledujících specialistů stran chronických onemocnění a pokud nejsou dobře kompenzovaná, odložte cestu na dobu, kdy pro Vás bude cestování bezpečné. Pokud cestovat musíte, pak vždy vyžadujte v rámci cestovního pojištění i připojištění na Vaše chronická onemocnění.
Při dlouhých letech se připravte na možný vznik pásmové nemoci. Jet lag nejčastěji postihuje cestovatele při rychlém překonání 3 a více časových pásem. Mezi příznaky patří únava, bolesti hlavy, poruchy spánku, koncentrace a podrážděnost. Příznaky většinou během pár dní při klidovějším režimu odezní. V rámci prevence byste měli cestovat odpočatí po fyzické i psychické stránce, na let si obléct pohodlné oblečení, dbát na dostatečný pitný režim a omezit konzumaci alkoholu na palubě či letišti. Při cestě na východ zkuste pár dní před odletem usínat o 1-2 hodiny dříve a preferujte noční let s možností se dospat v letadle. Při cestě na západ naopak usínejte o 1-2 hodiny později a upřednostněte let přes den s nastavením spánku dle cílové destinace.
V neposlední řadě stojí za zmínku i riziko pohlavně přenosných onemocnění, především kapavky. Celosvětově přibývá rezistentních kmenů Nesserií a léčba pak může být značně komplikovaná. Každý rád poznává kulturu jinak, k předejití nepříjemného suvenýru z cest si tak nezapomeňte přibalit kondomy a snažte se chovat zodpovědně.
Kulturní či náboženské zvyklosti nelze v tomto tématu obsáhnout, je ale na místě si před cestou zjistit základní pravidla daného státu a ty respektovat. Berte v potaz, že to Vy jste v dané zemi na návštěvě, a chovejte se s takovou úctou, jak byste chtěli, aby se turisté chovali u nás. Při cestování do méně rozvinutých zemí se připravte i na možný kulturní šok a i přes nepochopitelné skutečnosti zkuste vidět krásu v těchto odlišnostech, vždyť i to je jedním z důvodů, proč cestujete.
Jak se tedy v souhrnu na cestování co nejlépe připravit a na co si dát při pozor, aby dovolená proběhla podle Vašich představ? Vždy respektujte kulturu a zvyklosti dané země, nevystavujte se zbytečnému riziku ať už co se týče lidí, zvířat, jídla nebo hmyzu. Zařiďte si kvalitní cestovní připojištění (včetně připojištění na možná chronická onemocnění) a především navštivte před cestou odborníka v oblasti cestovní medicíny, se kterým své cestovní plány společně proberete. Nakonec se přihlaste do DROZDa od Ministerstva zahraničních věcí a plnými doušky si užijte zaslouženou dovolenou ve Vaší vysněné destinaci. V případě jakýchkoliv dotazů či potíží se nás nebojte kontaktovat, jsme tu pro Vás před cestou, během ní i po návratu.
MUDr. Veronika Jegorova
Pacienti užívající imunosupresivní či biologickou terapii (tj. imunomodulační) léčbu mohou být ve zvýšeném riziku rozvoje či závažného průběhu celé řady infekcí. Důvodem je nejen samotná imunomodulační terapie, ale v některých případech i samotné onemocnění, pro které pacient léčbu užívá. Infekční komplikace mohou pacienty na imunomodulační terapii ohrozit i zhoršením samotného základního onemocnění. Vhodnou prevenci představuje očkování, které může onemocnění buď zcela zabránit nebo jeho průběh výrazně zmírnit.
Očkování pacientů užívajících imunomodulační léčbu, je v případě neživých vakcín zcela bezpečné, byť účinnost vakcín může být nižší než u zdravých osob. Očkování živými vakcínami (spalničky, zarděnky, příušnice, plané neštovice, žlutá zimnice…) je nutné konzultovat se specialistou.
Před zahájením imunomodulační terapie je vhodné se ujistit, že pacient prodělal či byl očkován proti planým neštovicím, dále že je chráněn proti virové hepatitidě B a má platné očkování proti tetanu (případně dávivému kašli a záškrtu). Pacienti užívající imunosupresivní či biologickou terapii by měli být pravidelně očkováni proti chřipce a covid-19. Kromě samotných pacientů by toto očkování měli podstoupit též jedinci žijící ve společné domácnosti. Z hlediska rizika i četnosti je dále jednoznačně doporučováno očkování proti pneumokokovým nákazám, které vyvolávají zápal plic, ale mohou způsobit i hnisavé záněty mozkových blan či otravu krve (sepsi). Ke zvážení u vybraných pacientů je také očkování proti pásovému oparu, neboť v důsledku snížení imunity je riziko rozvoje i závažnosti průběhu vyšší, včetně rizika tzv. postherpetické neuralgie (intenzivní obtěžující dlouhodobé bolesti v průběhu postiženého nervu). V určitých věkových skupinách je vhodné rovněž doplnění očkování proti lidským papilomavirům, které mohou vyvolat některá nádorová onemocnění (karcinom děložního čípku, konečníku apod.).
Ke konzultaci pro Vás vhodných očkování je možné se objednat do specializované poradny pro rizikové pacienty v rámci Očkovacího centra Kliniky infekčních nemocí a cestovní medicíny 2.LF UK a FN Motol. Očkování je vhodné provádět v době stabilizace autoimunitního onemocnění a ideálně před zahájením imunosupresivní terapie.
Léčíme infekční choroby v celém spektru (mimo infekce HIV), ambulantně vyšetřujeme či hospitalizujeme pacienty s febrilními stavy ke stanovení diagnózy, pacienty s infekční endokarditidou (zánět srdečních chlopní), spondylodiscitidou či sakroileitidou (záněty obratlů, meziobratlových plotének či skloubení pánevních kostí a páteře), záněty jater (hepatitidou) či infekcemi kůže a měkkých tkání. Ve spolupráci s dermatovenerology zajišťujeme péči i o nemocné s pohlavně přenosnými infekcemi.
Ambulantně léčíme a sledujeme pacienty s chronickými virovými hepatitidami (záněty jater). U hospitalizovaných pacientů je možné zajištění i krátkodobé detoxikace. Neposkytujeme ambulantní substituční program či samotnou detoxikaci.
Pacientům léčeným v naše centru poskytujeme zdarma očkování proti virové hepatitidě typu A i B. Spolupracujeme s nízkoprahovými zařízeními a řadou adiktologických i kontaktních center a komunitami.
Zabýváme se prevencí, diagnostikou a léčbou všech typů virových hepatitid, akutních i chronických. Patříme mezi garantovaná centra pro léčbu chronických virových hepatitid (Společnost infekčního lékařatví a Česká hepatologická společnost ČLS JEP). Pacientům zaručujeme interdisciplinární léčbu týmem zkušených lékařů podle aktuálních léčebných poznatků.
Infekční nemoci ovlivnily vývoj celé lidské civilizace, přičemž ještě koncem 19. století představovaly nejčastější příčinu úmrtí. V průběhu 20. století, zejména díky zlepšení hygienických podmínek, zavedení očkovacích programů a objevu nových léčebných možností, došlo k dramatickému poklesu výskytu i počtu úmrtí na infekční nemoci, čímž se podařilo významně snížit jejich celospolečenský dopad ve vyspělých zemích. Nicméně původně optimistické představy o vyřešeném problému s infekčními nemocemi se z dnešního pohledu jeví jako zcela nereálné. Díky značným demografickým, ekologickým a klimatickým změnám se lidstvo v posledních desetiletích stále častěji setkává s epidemickým výskytem zcela nových či nově se objevujících nákaz, jakými jsou např. covid-19, SARS, MERS, či hemoragické horečky (např. ebola), které v současném globalizovaném světě mohou představovat potenciální riziko pro lidskou populaci. Ve vyspělých zemích se znovu objevují epidemie nemocí, kterým lze předcházet očkováním, což mimo jiné souvisí s trendem odmítání doporučeného i povinného očkování. Významný problém dále představuje narůstající rezistence mikroorganismů na dostupná antiinfektiva, čímž se značně omezují naše léčebné možnosti.
Zásadní změnu pro obor infekčního lékařství však představuje narůstající délka dožití a zvyšující se zastoupení pacientů se závažným chronickým onemocněním či poruchou imunity, neboť právě infekce představují pro tyto pacienty významné a mnohdy i závažné komplikace. Proto se stále častěji v odborných kruzích hovoří o nutnosti zajištění dobře dostupné a kvalitní ambulantní a konziliární infektologické péče.
Infekční lékařství v současnosti představuje moderní a dynamicky se rozvíjející obor, který se věnuje racionální diagnostice, léčbě, prevenci a výzkumu infekčních onemocnění, přičemž na rozdíl od zažité představy již neplatí, že infektologická pracoviště slouží především k izolaci osob s přenosnými infekcemi. Naopak většina případů onemocnění, se kterými se infektolog setká a která řeší, mezilidsky přenosné nejsou. Mezi nejčastější diagnózy, kterým se infektologové věnují, patří horečnaté a zánětlivé stavy, infekce dýchacích a močových cest, průjmová onemocnění, infekce jater, neuroinfekce, infekce kůže a měkkých tkání, zoonózy (infekce přenosné od zvířat) nebo infekce spojené se zdravotní péčí.
30. léta
Budova současné kliniky byla postavena podle projektu architekta Rudolfa Kvěcha a otevřena byla v únoru 1937 jako Masarykův ústav k léčení lupusu Českého zemského spolku proti tuberkulóze. Budova byla připojena k motolské nemocnici dne 5. srpna 1948.
50. léta
Oddělení bylo založeno v roce 1951 v prostorách SANOPSZ (Sanatorium okresní pojišťovny soukromých zaměstnanců) v pozdější budově Státního sanatoria na Praze 5 (Na Cihlářce).
Stoupající počet případů infekčních hepatitid vedl v r. 1953 k přemístění oddělení do současné budovy v motolské nemocnici. Přednostou byl MUDr. Otakar Souček, zaměřením gastroenterolog, který původně pracoval na interní klinice motolské nemocnice pod vedením prof. MUDr. Miloše Netouška, DrSc.
70. léta
V roce 1971 převzal vedení oddělení MUDr. V. Hazuka – internista, gastroenterolog. Oddělení provádělo v oboru gastroenterologie endoskopická vyšetření a neinvazivní i invazivní vyšetření jater pro Prahu a Středočeský kraj.
90. léta
Od roku 1992 bylo oddělení vedeno MUDr. Janou Železnou, v té době byla zaváděna léčba chronických virových hepatitid interferonem. V roce 1998 byla dokončena rekonstrukce přízemí pavilónu a začal probíhat program péče o drogově závislé pacienty s hepatitidami. V roce 1999 odešla MUDr. Železná do důchodu.
2000
V roce 2000 převzala primariát oddělení MUDr. Jiřina Hobstová CSc., která původně působila ve FN Bulovka. Pod vedením dr. Hobstové oddělení pokračovalo v péči o drogově závislé pacienty, nicméně program byl rozšířen na všechna infekční onemocnění, která se u drogově závislých vyskytují. Oddělení se podílelo na výuce studentů 3. LF UK a 1. LF UK.
2013
V roce 2013 byl v rámci reorganizace změněn statut oddělení, a z Infekčního oddělení FN Motol se stala 6. stanice Interní kliniky 2. LFUK a FN Motol. Vedoucím stanice byl jmenován MUDr. Jan Dvořák. Náplň práce oddělení se nezměnila, rozšířila se směrem k péči o interně nemocné pacienty.
2016
Z pozice vedoucího oddělení odešel MUDr. Jan Dvořák a ve funkci ho nahradil MUDr. Martin Tulach.
2022
Dne 1.9.2022 byla zřízena nová Klinika infekčních nemocí a cestovní medicíny 2. LF UK a FN Motol. Prvním přednostou kliniky byl jmenován MUDr. Milan Trojánek, Ph.D., který původně působil na Klinice infekčních nemocí 2. LF UK a FN Bulovka. Primářem kliniky je MUDr. Martin Tulach.
Pracoviště zajišťuje výuku v bakalářském, magisterském i doktorském studiu na 2. lékařské fakultě UK. Klinika je rovněž školícím pracovištěm Katedry infekčního lékařství IPVZ.
Pracoviště se podílí na výuce předmětu Infekční lékařství společně s partnerským pracovištěm ve FN Bulovka. Výuka na Klinice infekčního lékařství a cestovní medicíny 2. LF UK a FN Motol probíhá ve třídenním bloku (úterý až čtvrtek) v prvním týdnu stáží. Klinika sídlí v areálu FN Motol v budově č. 22. Mezi hlavní vyučovaná témata patří horečnaté stavy (včetně horečky nejasného původu), zánětlivé ukazatele a jejich význam v diagnostice infekcí, infekce spojené s poskytováním zdravotní péče, infekce u imunodeficientních pacientů, virové hepatitidy, HIV (epidemiologie, pre- a postexpoziční profylaxe) a cestovní medicína. Podrobnější informace o výuce a výukové materiály naleznete v SIS.
Klinika se podílí na interdisciplinární výuce v příbuzných předmětech a organizuje volitelné předměty se zaměřením na odborný profil pracoviště. Pracoviště se dále podílí na zajištění stáží studentů v tropech.
Zaměstnanci kliniky vítají zájem studentů o individuální stáže v rámci předmětu K10 či případné extrakurikulární aktivity.
Pracoviště zajišťuje výuku předmětu Ošetřovatelská péče v infekčním lékařstvía Ošetřovatelská péče o děti v infekčním lékařství ve 3. ročníku studia.
Pracovníci kliniky jsou školiteli studentů ve studijním programu Preventivní medicína a epidemiologie (2. LF UK) a Mikrobiologie (LF v Plzni UK). Témata studia odpovídají odbornému zaměření kliniky a jedná se zejména o problematiku cestovní a tropické medicíny, epidemiologie infekčních nemocí či antibiotické terapie a preskripce.
Vědecko-výzkumná činnost kliniky je založena na spolupráci s příbuznými laboratorními a klinickými obory ve FN Motol.
Hlavní výzkumná témata zahrnují antibiotickou terapii a preskripci, cestovní medicínu, infekce u rizikových skupin pacientů a epidemiologii infekčních onemocnění.
Sekretariát kliniky
22443 6900/6901
Ambulance
Akutní ambulance (7:00-19:00, sdělování výsledků v pracovní dny od 8:30 do 12:00): 22443 6945
Specializované ambulance (sdělování výsledků a objednávání v pracovní dny od 8:30 do 12:00): 22443 6930,
e-mail: infekce@fnmotol.cz
Lékař ve službě (19:00-7:00, pouze urgentní stavy): 22443 7777
Očkovací centrum
22443 2336 (8:00-15:00), e-mail: ockovani@fnmotol.cz
Elektronický rezervační systém: objednavky.fnmotol.cz
Elektronický rezervační systém covid-19: https://registrace.mzcr.cz
Lůžkové oddělení
22443 6928
Kontakt na lékaře (překlady, přijetí k hospitalizaci)
22443 7777